Содержание
Общие сведения
При
лейкозах опухолевая ткань первоначально
разрастается в костном мозге и постепенно
замещает нормальные клетки кроветворения.
Это приводит к развитию различных
цитопений – анемии, тромбоцитопении,
лимфоцитопении, лейкоцитопении. Это
приводит к повышению кровоточивости,
кровоизлияниям, подавлению иммунитета
с присоединением инфекционных осложнений.
Метастазирование
сопровождается появлением лейкозных
инфильтратов в различных органах –
печени, селезенке, л/у и др. В органах
развиваются инфаркты, язвенно
некротические изменения за счет
закупорки сосудов опухолевыми эмболиями.
https://www.youtube.com/watch?v=ytpolicyandsafetyen-GB
Классификация
лейкозов
-
по характеру
течения: острые – до 1 года; хронические
—
1 года -
по степени
дифференцировки клеток: недифференцированные
острые (Острые – соответствуют первым
4 классам клеток схемы кроветворения);
бластные; цитарные – хронические
(Хронические – 5 и 6 класс клеток). -
цитогенетические
варианты: Острые- лимфобластный;
недифференцированные – миелобластный,
— монобластный, —
эритромиелобластный, — мегакариобластный;
Хронические – миелоцитарный,
— лимфоцитарный
(лимфолейкоз), — моноцитарный.
-
По числу клеток
в периферической крови:
-
лейкемический
вариант
50-80. 109/л
– лейкоцитов, -
сублейкемический
—
50 – 80
109/л
бласты -
лейкопенические
( ниже нормы, но есть бласты) -
алейкемические
( ниже нормы, бластов нет).
Диагноз на основании
мазков периферической крови и биоптатов
костного мозга.
Общие проявления
лейкозов:
-
лейкозная
инфильтрация костного мозга -
в периферической
крови и костном мозге феномен
лейкемического провала – есть бласты
и зрелые клетки, а промежуточных форм
нет. -
лейкозная
инфильтрация л/у и внутренних органов:
селезенка, печень. -
лейкозная
инфильтрация слизистых оболочек –
некротический гингивит, тонзилит. -
присоединение
вторичной инфекции приводит к сепсису
и смерти. -
гемморагический
синдром за счет тромбоцитопении,
повреждение печени, стенок сосудов
кровоизлияние в головной мозг,
желудочно-кишечные кровотечения.
Использование
цитостатической терапии привело к
патоморфозу ост-
рых лейкозов. В
их течении различают следующие клиничские
стадии заболевания. Первая стадия,
ремиссия, рецидив (первый, повторный).
Наибольшее значение имеет острый
лимфобластный и острый миелобластный
лейкозы.
О. лимфобластный
лейкоз – самый распространенный в
детском возрасте. Наиболее часто болеют
дети от 1 года до 6 лет. Поражаются костный
мозг, л/у, селезенка, вилочковая железа.
Обнаруживаются клетки типа лимфобластов
с ШИК-положительными включениями. У
детей прогноз лучше, чем у взрослых,
составляет 60% и 30% соответственно.
Наихудший прогноз при т-лимфобластном
лейкозе.
Острый
миелобластный лейкоз.
Наиболее частая форма у взрослых.
Прогноз хороший – у 70-80% наступает
ремиссия, у 25% — полная ремиссия. Костный
мозг – плоидный вид (инфильтрация
опухолевыми клетками); л/у – увеличены
незначительно, печень, селезенка –
увеличены.
Хронические
лейкозы –
характеризуются стадийностью и более
дли-
тельным течением.
https://www.youtube.com/watch?v=editor
I
стадия – доброкачественная – течет
годами, представлена одним
классом клеток.
II
стадия – бластный криз, поликлоновость,
— злокачественное течение, быстро
приводит к смерти.
Хронические
лимфоцитарные лейкозы
– хронический лимфолейкоз и
паратротеинемические лейкозы. Хронический
лимфолейкоз – наибольшее значение.
Встречается у людей старше 40 лет, чаще
в пожилом возрасте, у мужчин.
В клинике
преобладает увеличение л/у (они увеличены
в виде пакетов), анемия, тромбоцитопения,
грануляцитопения, иммунодепрессия,
предрасположенность к инфекционным
осложнениям. Прогноз относительно
хороший, протекает годами. Селезенка
резко увеличена, достигая несольких
кг. Печень увеличена меньше.
Смерть – от
присоединения инфекционных осложнений.
Хронический
миелолейкоз –
встречается часто, в любом возрасте,
чаще у мужчин.
I
Хроническая стадия – длится 3-4 года,
нередко без клиничских проявлений. У
больных гепато-, спленомегалия, анемия.
В костном мозге, периферической крови,
селезенке, печени, л/у – увеличение
клеток миелоидного ростка.
II
Промежуточная стадия – усиление
интоксикации, слабости, температура –
в эту стадию начинается прогрессирование
заболевания. Стадия бласт трансформации.
Холера – особо опасная инфекция, вызываемая энтеропатогенной бактерией Vibrio cholerae, протекающая с развитием тяжелого гастроэнтерита и выраженным обезвоживанием вплоть до развития дигидратационного шока. Холера имеет тенденцию к эпидемическому распространению и высокую летальность, поэтому отнесена ВОЗ к высокопатогенным карантинным инфекциям.
Наиболее часто эпидемические вспышки холеры регистрируются в странах Африки, Латинской Америки, Юго-Восточной Азии. По оценкам ВОЗ, ежегодно холерой заражается 3-5 млн. человек, около 100-120 тыс. случаев заболевания заканчивается смертельно. Т. о., на сегодняшний день холера остается глобальной проблемой мирового здравоохранения.
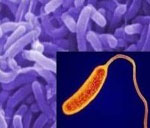
Холера
Характеристика возбудителя
На сегодняшний день обнаружено более 150 типов холерных вибрионов, различающихся по серологическим признакам. Холерные вибрионы разделяют на две группы: А и В. Холеру вызывают вибрионы группы А. Холерный вибрион представляет собой грамотрицательную подвижную бактерию, выделяющую в процессе жизнедеятельности термостабильный эндотоксин, а также термолабильный энтеротоксин (холероген).
Возбудитель устойчив к действию окружающей среды, сохраняет жизнеспособность в проточном водоеме до нескольких месяцев, до 30 часов в сточных водах. Хорошей питательной средой является молоко, мясо. Холерный вибрион погибает при химическом дезинфицировании, кипячении, высушивании и воздействии солнечного света. Отмечается чувствительность к тетрациклинам и фторхинолонам.
Резервуаром и источником инфекции является больной человек или транзиторный носитель инфекции. Наиболее активно выделяются бактерии в первые дни с рвотными и фекальными массами. Тяжело выявить инфицированных лиц с легко протекающей холерой, однако они представляют опасность в плане заражения. В очаге обнаружения холеры обследованию подвергаются все контактировавшие, вне зависимости от клинических проявлений. Заразность с течением времени уменьшается, и обычно к 3-й неделе происходит выздоровление и освобождение от бактерий. Однако в некоторых случаях носительство продолжается до года и более. Удлинению срока носительства способствуют сопутствующие инфекции.
Холера передается бытовым (грязные руки, предметы, посуда), пищевым и водным путем по фекально-оральному механизму. В настоящее время особое место в передаче холеры отводится мухам. Водный путь (загрязненный источник воды) является наиболее распространенным. Холера является инфекцией с высокой восприимчивостью, наиболее легко происходит заражение людей с гипоацидозом, некоторыми анемиями, зараженных гельминтами, злоупотребляющих алкоголем.
Симптомы холеры
Инкубационный период при заражении холерным вибрионом продолжается от нескольких часов до 5 дней. Начало заболевания острое, обычно ночью или утром. Первым симптомом выступает интенсивный безболезненный позыв к дефекации, сопровождающийся дискомфортным ощущением в животе. Первоначально стул имеет разжиженную консистенцию, но сохраняет каловый характер. Довольно быстро частота дефекаций увеличивается, достигает 10 и более раз за сутки, при этом стул становится бесцветным, водянистым. При холере испражнения обычно не зловонны в отличие от других инфекционных заболеваний кишечника. Повышенная секреция воды в просвет кишечника способствует заметному увеличению количества выделяемых каловых масс. В 20-40% случаев кал приобретает консистенцию рисового отвара. Обычно испражнения имеют вид зеленоватой жидкости с белыми рыхлыми хлопьями, похожими на рисовые.
Нередко отмечается урчание, бурление в животе, дискомфорт, переливание жидкости в кишечнике. Прогрессирующая потеря жидкости организмом приводит к проявлению симптомов обезвоживания: сухость во рту, жажда, затем появляется ощущение похолодания конечностей, звон в ушах, головокружение. Эти симптомы говорят о значительном обезвоживании и требуют экстренных мер по восстановлению водно-солевого гомеостаза организма.
Поскольку к диарее зачастую присоединяется частая рвота, потеря жидкости усугубляется. Рвота возникает обычно спустя несколько часов, иногда на следующие сутки после начала диареи. Рвота обильная, многократная, начинается внезапно и сопровождается интенсивным ощущением тошноты и болью в верхней части живота под грудиной. Первоначально в рвотных массах отмечаются остатки непереваренной пищи, затем желчь. Со временем, рвотные массы также становятся водянистыми, приобретая иногда вид рисового отвара.
При рвоте происходит быстрая потеря организмом ионов натрия и хлора, что приводит к развитию мышечных судорог, сначала в мышцах пальцев, затем всех конечностей. При прогрессировании дефицита электролитов мышечные судороги могут распространиться на спину, диафрагму, брюшную стенку. Мышечная слабость и головокружение нарастает вплоть до невозможности подняться и дойти до туалета. При этом сознание полностью сохраняется.
Выраженной болезненности в животе, в отличие от большинства кишечных инфекций, при холере не отмечается. 20-30% больных жалуются на умеренную боль. Не характерна и лихорадка, температура тела остается в нормальных пределах, иногда достигает субфебрильных цифр. Выраженная дегидратация проявляется снижением температуры тела.
Сильное обезвоживание характеризуется побледнением и сухостью кожных покровов, снижением тургора, цианозом губ и дистальных фаланг пальцев. Сухость характерна и для слизистых оболочек. С прогрессированием дегидратации отмечают осиплость голоса (снижается эластичность голосовых связок) вплоть до афонии. Черты лица заостряются, живот втягивается, под глазами проявляются темные круги, сморщивается кожа на подушечках пальцев и ладонях (симптом «рук прачки»). При физикальном исследовании отмечается тахикардия, артериальная гипотензия. Снижается количество мочи.
При дальнейшей потере жидкости (потеря более 10% массы тела) и ионов происходит прогрессирование дегидратации. Возникает анурия, значительная гипотермия, пульс в лучевой артерии не прощупывается, периферическое артериальное давление не определяется. При этом диарея и рвота становятся менее частыми в связи с параличом кишечной мускулатуры. Данное состояние называют дегидратационным шоком.
Дегидратация организма различается по стадиям: на первой стадии потеря жидкости не превышает 3% от массы тела, вторая и третья стадии подразумевает потерю в размере 3-6 и 6-9% массы тела соответственно, и на четвертой стадии (дигидратационный шок) потеря жидкости превышает 9% массы тела. Нарастание клинических проявлений холеры может прекратиться на любом этапе, течение может быть стертым. В зависимости от тяжести дегидратации и скорости нарастания потери жидкости различают холеру легкого, среднетяжелого и тяжелого течения. Тяжелая форма холеры отмечается у 10-12% пациентов. В случаях молниеносного течения развитие дегидратационного шока возможно в течение первых 10-12 часов.
Холера может осложняться присоединением других инфекций, развитием пневмонии, тромбофлебита и гнойного воспаления (абсцесс, флегмона), тромбозом сосудов брыжейки и ишемией кишечника. Значительная потеря жидкости может способствовать возникновению расстройств мозгового кровообращения, инфарктом миокарда.
Поздние гестозы
Основное клиническое
проявление – отеки, протеинурия,
повышение АД. развиваются с 32=34 нед
беременности. Чаще у первобеременных,
особенно при многоплодной беременности.
Патогенез до конца не изучен. Вероятнее
всего, они обусловлены патологией почек
и плаценты.
В почках развивается
гломерулонефрит иммунного происхождения.
Появляется протеинурия, гиперплазия,
отеки.
https://www.youtube.com/watch?v=ytabouten-GB
Ишемия плаценты
– второе звено патогенеза, обусловлена
нарушением физиологического процесса
адаптации спиральных артерий при
беременности.
Они не расширяются,
а остаются суженными, поэтому плацента
испытывает ишемию, выделяет вещества,
способствующие повышению давления у
беременной, которое имеет компенсаторный
характер.
Преэклампсия.
Наряду с протеинурией, гипертензией,
отеками появляется головная боль,
расстройство зрения. При малейшем
раздражении или без него могут начаться
судороги клонико-тонические (на яркий
свет, шум, боль от инъекций).
В каждом роддоме
есть комната специально оборудованная
(темные шторы, аппаратом для раушнаркоза).
«Эклампсия» — внезапность, может быть
до родов, во время родов, после родов.
Патологичекая
анатомия эклампсии. ДВС-синдром за счет
того, что при ишемии плаценты попадает
в кровоток большое количество плацетарного
тромбопластика, образуются множественные
тромбы в сосудах. За счет коагулопатии
потребления развивается геморрагический
синдром. В печени – токсическая дистрофия
печени, в почках – некротический нефроз.
Кровоизлияния –
в головной мозг, особенно в подкорковые
узлы, что является причиной смерти.
Невынашеваемые
беременности
Аборт (выкидыш) –
прерывание беременности в первые 28
недель. Преждевременные роды –
самопроизвольное прерывание беременности
с 28 до 37 нед., причем ребенок при этом с
массой более 1 кг и ростом более 35 см.
Внематочная
беременность –
плодное яйцо вне полости матки:
яичниковая, трубная, ампуллярная,
внутрибрюшинная.
Причины: нарушение
движения яйцеклетки по трубам 1)
последствие воспалительных заболеваний
придатков матки (аднексит, сальпингооварит)
с развитием спаек и сужением просвета
труб, атрофией реснитчатого эпителия.
Врожденные пороки
развития маточных труб
Прерывается на
5-6 недели и возможно опасное для жизни
внутрибрюшинное кровотечение. Прерывание
происходит 2 путями: трубный аборт или
разрыв трубы).
Исход – вторичная
брюшинная беременность, мумификация
или обызвествление плода.
Трофобластические
болезни
-
Пузырный занос
– у первобеременных, этиология
неизвестна, плод погибает. Ворсины
гроздьевидно расширены, стенка
истончена, заполнена прозрачной
жидкостью.
Микроскопически:
отек и кистозное изменение ворсин.
Деструктирующий
пузырный занос – врастание ворсин
глубоко в миометрий, иногда вплоть до
серозы, разрыв матки. Может давать
метастазы в легкие, обычно они подвергаются
обратному развитию.
-
Хорионэпителиома
развивается из остатков последа при
пузырном
https://www.youtube.com/watch?v=ytpressen-GB
заносе, аборте,
преждевременной отслойке плаценты,
после нормальных родов.
https://www.youtube.com/watch?v=http:accounts.google.comServiceLogin
У женщин детородного
возраста, чаще после 40 лет опухоль имеет
вид пестрого губчатого узла на широком
основании, узлы просвечивают через
слизистую в виде темно-вишневых
образований.
Микроскопически.
Из клеток цитотрофобласта и
синцитиотрофобласта. Стромы нет, сосуды
в виде полостей, выстланных клетками
самой опухоли. В опухоли много некрозов,
кровоизлияний. Ранние и массивные
метастазы – гематогенные. Одна из самых
злокачественных опухолей. Может иметь
скрытый период в несколько лет.
Гормонально активна, поэтому матка
увеличена. Хорошо лечится.
Диагностика холеры
Тяжело протекающая холера диагностируется на основании данных клинической картины и физикального обследования. Окончательный диагноз устанавливают на основании бактериологического посева каловых или рвотных масс, кишечного содержимого (секционный анализ). Материал для посева необходимо доставить в лабораторию не позднее 3-х часов с момента получения, результат будет готов через 3-4 суток.
Существуют серологические методики выявления заражения холерным вибрионом (РА, РНГА, виброцидный тест, ИФА, РКА), но они не являются достаточными для окончательной диагностики, считаясь методами ускоренного ориентировочного определения возбудителя. Ускоренными методиками для подтверждения предварительного диагноза можно считать люминисцентно-серологический анализ, микроскопию в темном поле иммобилизованных О-сывороткой вибрионов.
Лечение холеры
Поскольку основную опасность при холере представляет прогрессирующая потеря жидкости, ее восполнение в организме является основной задачей лечения этой инфекции. Лечение холеры производится в специализированном инфекционном отделении с изолированной палате (боксе), оборудованной специальной койкой (койка Филипса) с весами и посудой для сбора испражнений. Для точного определения степени дегидратации ведут учет их объема, регулярно определяют гематокрит, уровень ионов в сыворотке, кислотно-щелочной показатель.
Первичные регидратационные мероприятия включают восполнение имеющегося дефицита жидкости и электролитов. В тяжелых случаях производится внутривенное введение полиионных растворов. После этого производят компенсаторную регидратацию. Введение жидкости происходит в соответствии с ее потерями. Возникновение рвоты не является противопоказанием к продолжению регидратации. После восстановления водно-солевого баланса и прекращения рвоты начинают антибиотикотерапию. При холере назначают курс препаратов тетрациклинового ряда, а в случае повторного выделения бактерий – хлорамфеникол.
Специфической диеты при холере нет, в первые дни могут рекомендовать стол №4, а после стихания выраженной симптоматики и восстановления кишечной деятельности (3-5-й лень лечения) — питание без особенностей. Перенесшим холеру рекомендовано увеличить в рационе содержащие калия продукты (курага, томатный и апельсиновый соки, бананы).
Прогноз и профилактика холеры
При своевременном и полном лечении после подавления инфекции наступает выздоровление. В настоящее время современные препараты эффективно действуют на холерный вибрион, а регидратационная терапия способствует профилактике осложнений.
Специфическая профилактика холеры заключается в однократной вакцинации холерным токсином перед посещением регионов с высоким уровнем распространения этого заболевания. При необходимости через 3 месяца производят ревакцинацию. Неспецифические меры профилактики холеры подразумевают соблюдение санитарно-гигиенических норм в населенных местах, на предприятиях питания, в районах забора вод для нужд населения. Индивидуальная профилактика заключается в соблюдении гигиены, кипячении употребляемой воды, мытье продуктов питания и их правильной кулинарной обработке. При обнаружении случая холеры эпидемиологический очаг подлежит дезинфекции, больные изолируются, все контактные лица наблюдаются в течение 5-ти дней на предмет выявления возможного заражения.