Содержание
Особенности методики лапароскопии
Лапароскопия – малоинвазивный метод диагностики и лечения патологий органов малого таза. Во время лапароскопии все манипуляции осуществляются при помощи специальных инструментов через маленькие отверстия в брюшной полости. Преимущество метода заключается в возможности визуально контролировать ход операции, поскольку на инструменты закрепляют телескопическую трубку с видеосистемой (эндоскоп). Лапароскопия может выполняться хирургом и гинекологом.
Операция заключается в проникновении через брюшную полость в малый таз всего через несколько проколов. Это стало осуществимо благодаря изобретению инновационного аппарата, манипуляторы которого оснащены микроинструментами, подсветкой и камерой. За это лапароскопия считается исключительной операцией, дающей хороший обзор при минимальном травмировании тканей.
Хирургическое вмешательство осуществляют под общим наркозом. Чтобы брюшная стенка не мешала обзору, ее поднимают путем наполнения брюшной полости воздухом (пневмоперитонеум).
Какие операции проводят лапароскопически:
- диагностика при бесплодии;
- консервативная миомэктомия (удаление миомы);
- гистерэктомия (удаление матки);
- удаление образований из яичников и маточных труб (киста, цистаденома, поликистоз);
- экстренная помощь при острых состояниях (внематочная беременность, апоплексия яичника);
- аднексэктомия (удаление яичников и фаллопиевых труб).
Гинекологические операции посредством лапароскопии становятся стандартом. Метод позволяет осуществлять вмешательство разного объема и сложности при минимальном повреждении тканей. Раньше многие операции требовали открытого доступа и обширного чревосечения, что вызывало сильный послеоперационный дискомфорт и множество осложнений. Если сравнивать, лапароскопия действительно является исключительной инновационной методикой.
Преимущество операции в том, что вмешательство в работу и структуры организма в процессе проведения минимально. При полостной используются скальпели, и проделывается обширные полостные разрезы. При лапароскопической методике это не требуется, достаточно сделать несколько небольших прорезей на брюшной стенке. Далее лапароскопия проходит с использованием троакара и лапароскопа.
Через отверстие, располагающееся на животе, проводится трубка с прибором, оснащенным осветительным элементом. Устройство передает сигнал с имеющейся на нем видеокамеры. Изображение в режиме реального времени передается на экран монитора, при помощи которого врач контролирует процесс операции. Область живота пациента заполняется углекислым газом, чтобы во время лапароскопической операции можно было легко обследовать внутренние органы.
Современные лапароскопические аппараты оснащаются цифровыми матрицами и высокоточными камерами. Они передают изображения детализировано, что минимизирует риск ошибок в ходе процесса. Это упрощает процесс диагностики и лечения.
В качестве вспомогательных инструментов используются манипуляторы. Они заменяют классические инструменты врача-хирурга. Лапароскопический метод операции проводят под общим наркозом. Отверстие зашивают и накладывают шовный материал. Если состояние пациента стабильное и лапароскопия была плановой, его выписывают из стационара в течение нескольких дней.
Показания и противопоказания к лапароскопии
Диагностическая лапароскопия применяется в гинекологии, гастроэнтерологии, хирургии и других отраслях медицины. Это инвазивная процедура, предполагающая проникновение в брюшную полость. Лапароскопия не относится к первичным исследованиям и назначается только при наличии предварительного диагноза.
Показания для проведения диагностической лапароскопии:
Острые хирургические заболевания органов брюшной полости с неясной симптоматикой. Показана процедура при подозрении на аппендицит, панкреатит и др.
- Диагностика подострых и хронических заболеваний органов брюшной полости и таза. В гинекологии лапароскопия проводится для выявления субсерозной миомы матки, патологии яичников и маточных труб, при эндометриозе и для поиска причин бесплодия. Назначается процедура при подозрении на врожденные пороки. В гастроэнтерологии и абдоминальной хирургии лапароскопия служит для поиска причин желтухи, при подозрении на грыжу, перитонит и др.
- Опухоли брюшной полости и таза. Выявление метастазов при подтвержденном раке.
- Закрытая травма живота при отсутствии достоверных симптомов внутреннего кровотечения и перитонита.
- Асцит. При скоплении жидкости в брюшной полости лапароскопия позволяет выяснить причину и взять материал на исследование.
Лапароскопия имеет большое значение в диагностике гинекологической и хирургической патологии. Зачастую только эта процедура позволяет отличить заболевание тазовых органов от процессов, происходящих в брюшной полости.
Лапароскопия – это завершающий этап обследования пациента. Она применяется в том случае, если иные методы не принесли желаемого результата и не позволили выставить точный диагноз.
Рекомендуем почитать:
Сфинктерометрия: что показывает и как проводится процедура?
Абсолютным противопоказанием к процедуре является агонизирующее состояние больного. В остальных ситуациях допускается выполнение лапароскопии, но хирург должен взвесить все за и против. В ряде случаев операция утяжеляет состояние пациента.
Относительные противопоказания:
- Заболевания органов сердечно-сосудистой и дыхательной системы в стадии декомпенсации.
- Острое нарушение мозгового кровообращения.
- Коматозное состояние.
- Тяжелая патология системы гемостаза.
- Почечная и печеночная недостаточность.
- Состояния, при которых недопустимо положение Тренделенбурга – для лапароскопии в гинекологии. Это могут быть последствия травм и сосудистых заболеваний головного мозга.
- Разлитой перитонит.
- Беременность на сроке более 16 недель.
- Выраженный спаечный процесс после перенесенных операций.
- Ожирение III-IV степени. Технически сложно провести лапароскопию при выраженной подкожно-жировой клетчатке.
Рекомендуем почитать:
Гистологическое исследование тканей кишечника: подготовка и проведение
Не проводится плановая лапароскопия на фоне острого инфекционного заболевания. Процедура выполняется спустя 2 недели после полного выздоровления.
Лапароскопия – это вид оперативного вмешательства, при котором на брюшной стенке делают небольшие надрезы, в отверстия вводится катетер с камерой и инструменты для проведения манипуляций. Как правило, дырочки делаются по бокам от пупка и немного ниже его. Главным преимуществом такой операции является низкая травматичность в отличии от классического хирургического вмешательства.Показания к лапароскопии в гинекологии:
- Диагностика и лечение женского бесплодия.
- Хронические боли в области малого таза, наличие спаек или эндометриоза.
- Опухолевые образования на яичниках (кисты).
- Поликистоз яичников.
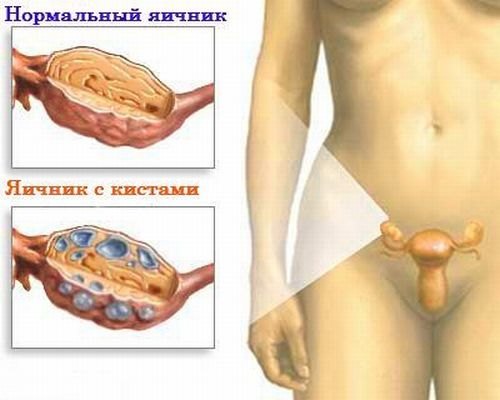
- Миома матки.
- Стерилизация (перевязывание маточных труб).
- Разрыв яичника, который сопровождается внутренним кровотечением.
- Лечение непроходимости маточных труб.
- Внематочная беременность.
Другие показания к проведению лапароскопии:
- Наличие опухолевых образований в брюшной полости.
- Удаление желчного пузыря.
- Боли неясной причины в области печени.
- Удаление аппендицита.
- Уменьшение желудка (активно используется при лечении ожирения).
Проведение лапароскопии имеет свои противопоказания, к которым относится:
- Заболевания сердечно-сосудистой системы.
- Болезни органов дыхания.
- Аллергия на анестезию.
- Шоковое или коматозное состояние пациента.
- Истощение организма.
- Проблемы со свертываемостью крови (например, гемофилия).
- Грыжа в брюшной полости.
- Протекание в организме острого инфекционного процесса.
- Неудовлетворительные результаты анализов, которые проводятся перед оперативным вмешательством.
- Обострение бронхиальной астмы.
- Постоянное повышенное артериальное давление (гипертоническая болезнь с частыми кризами).
Лапароскопия – это инновационный вид оперативного вмешательства, который применяется для удаления органов, кист или диагностики заболеваний. При помощи процедуры можно решить ряд проблем со здоровьем с минимальной потерей времени и без угрозы для здоровья. Такая операция имеет малую травматизацию, не требует длительного и дорогостоящего периода восстановления, отсутствуют некрасивые швы.
Сегодня лапароскопия является стандартом диагностики и лечения причин женского и мужского бесплодия. В сравнении с полостными операциями, которые сильно травмируют органы малого таза и негативно влияют на общее состояние пациента, лапароскопия имеет ряд важных преимуществ. Не удивительно, что это лучший метод лечения молодых пациентов.
Показания к лапароскопии:
- бесплодие неясной этиологии;
- отсутствие эффекта от гормональной терапии;
- острые и хронические патологии матки, яичников и фаллопиевых труб;
- спаечный процесс;
- внематочная беременность;
- диагностика нарушений в малом тазу.
Противопоказания:
- нарушение свертываемости крови;
- выраженные изменения в клинических анализах;
- истощение организма, ослабленный иммунитет;
- шок, кома;
- тяжелые патологии сердца и сосудов;
- выраженные заболевания легких;
- грыжа диафрагмы, белой линии живота и брюшной стенки.
Плановую лапароскопию следует отложить на месяц при развитии острой респираторной вирусной инфекции. При гипертонии и бронхиальной астме операцию назначают в случае острой необходимости.
Лапароскопия очень широко используется в гинекологии:
- при бесплодии неясной причины, которая не выявлена при детальном не инвазивном исследовании.
- при неэффективности гормональной терапии при бесплодии,
- при операциях на яичниках (склерокистоз, кисты яичников, опухоли яичников),
- при подозрении на эндометриоз, спаечную болезнь,
- при хронических тазовых болях,
- при эндометриозе придатков матки, яичников, полости малого таза,
- при миоматозном поражении матки,
- при перевязке маточных труб, при внематочной беременности, разрыве трубы,
- при перекруте яичника, кисты, апоплексии яичника, внутреннем кровотечении,
- при обследовании малого таза.
Абсолютно противопоказана лапароскопия в гинекологии
- при тяжелых сердечнососудистых и легочных заболеваниях,
- при шоковом состоянии, в состоянии комы,
- при выраженном истощении организма,
- при нарушениях в системе свертывания.
Также противопоказана операция путем лапароскопии при грыжах белой линии живота и передней брюшной стенки, при грыжах диафрагмы.
Плановая лапароскопия противопоказана при ОРВИ, необходимо выждать как минимум месяц с момента болезни. Также запрещена операция при выраженных изменениях анализов крови и мочи, при бронхиальной астме, при гипертонии с высоким давлением.
Новые разработки – робот-хирург
Первые роботы, способные ассистировать хирургу появились в 90 годах. Такие устройства были несовершенны, потому многие специалисты отказывались от их применения. Относились к ним с особым недоверием. Со временем был замечен значительный прогресс в точности и функциональности оборудования, который позволил сделать подобные приборы удобными и надежными.
Роботизированная хирургия широко используется на практике. Одним из самых популярных лапароскопических аппаратов признан робот «да Винчи», который разработан в соединенных штатах. Устройство работает по лапароскопической методике с использованием микрохирургических элементов, но способ их применения существенно отличается от обычной операции.
Подобная система состоит из следующих компонентов:
- пульт управления для хирурга;
- операционный стол, снабженный руками робота, необходимыми для захвата инструмента и работы с ними;
- совершенная система визуализации, при помощи которой ассистент контролирует течение лапароскопии.
На операционную консоль поступает трехмерное изображение рабочей полости, которое приближено к реалистическому. Для его передачи применяются микрокамеры с наилучшим разрешением. При необходимости контроллер может увеличить изображение без потери его свойств. Рабочее место удобное и рассчитано на длительную операцию.
Работу контролирует хирург при помощи системы. Сейчас врачи с особым энтузиазмом рассматривают лапароскопию. Система устраняет дрожание рук, которое при лапароскопической и лапаротомической операции всегда передается инструментам. Основным недостатком лапароскопии является ее стоимость: около 1 млн долларов. Это неокончательная цена, потому что необходимы затраты на обслуживание системы и переподготовку персонала для работы с ним.
Преимущества и недостатки лапароскопии
Лапароскопическая операция остается процедурой на выбор. Врач должен учитывать характер патологии, наличие осложнений и противопоказаний, выбирая метод лечения. До сих пор лапароскопия недостаточно усовершенствована, поэтому остаются патологии, которые лучше оперировать традиционными методами. Если же нет противоречивых факторов, следует выбирать лапароскопию, поскольку малоинвазивный доступ безопасен и легче переносится пациентами.
Преимущества лапароскопии:
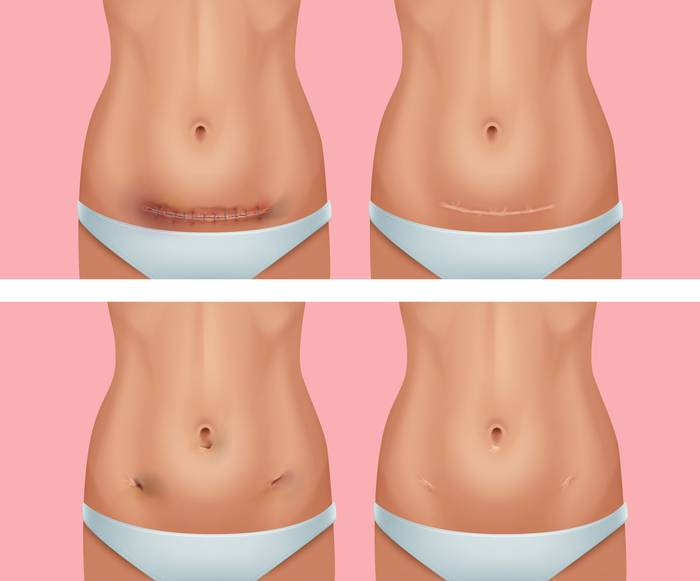
- отсутствие больших шрамов;
- уменьшение боли и послеоперационного дискомфорта;
- быстрое восстановление;
- короткий период пребывания в стационаре;
- минимальный риск осложнений, в том числе спаечного процесса и тромбоэмболических нарушений.
После лапароскопии пациенты быстро возвращаются к привычной активности ввиду малой травматичности операции, поэтому госпитализация занимает 1-2 дня. Поскольку лапароскопию зачастую проводят в рамках гинекологического лечения, хороший косметический эффект очень важен.
Еще одно преимущество лапароскопии – точность. Эндоскопические аппараты позволяют хирургу хорошо визуализировать нужную область. Современное оборудование может увеличивать изображения до сорока раз, что помогает при работе с мелкими структурами. Благодаря этому диагностическая лапароскопия и лечебная нередко проводятся в одну процедуру. К недостаткам лапароскопии можно отнести наличие осложнений, но последствия бывают и после любого другого вмешательства в организм.
Перечень основных преимуществ лапароскопического удаления желчного пузыря можно представить следующим образом:
- закрытая методика, применение которой полностью исключает взаимодействие со внутренними органами и тканями, снижается риск заражения инфекцией;
- для проведения лапароскопии проделываются небольшие в диаметре разрезы, это снижает травматичность процесса;
- после лапароскопии не формируются большие шрамы, потому состояние кожи останется неизменным;
- лапароскопия отличается коротким послеоперационным периодом, занимает не более трех суток, вернуться к повседневной жизни можно через неделю.
Связано это с тем, что для проведения операции в брюшную полость необходимо ввести углекислый газ, который повышает вероятность сдавливания легких или сердца.
Перечень противопоказаний к применению лапароскопической методики лечения включает:
- операции не проводятся при обнаружении гнойных инфильтратов в области пузыря;
- период беременности у женщин;
- осложненные патологии дыхательной или сердечно-сосудистой системы;
- на органах, расположенных в брюшной полости рядом с желчным пузырем были ранее проведенные лапароскопические вмешательства;
- атипичное расположение желчного пузыря (внутрипеченочное);
- у пациента есть панкреатит, находящийся в стадии обострения;
- плохая способность крови к свертыванию;
- постоянное ношение кардиостимулятора;
- возле желчного пузыря располагается отверстие непонятного происхождения.
Перечисленные противопоказания могут рассматриваться доктором как относительные, тогда лапаропластика будет проведена.
Области применения
Область применения роботов «да Винчи» обширна. Они позволяют проводить сложные или нетипичные лапароскопические операции на сердце, щитовидной железе, органах малого таза и брюшной области. Роботизированные устройства применяются при разных онкологических заболеваниях.
Возможно проведение лапароскопии при серьезных патологиях:
- рак легких до 4 стадии;
- новообразования доброкачественной и злокачественной природы в груди;
- поражения желудка и других органов брюшного пространства;
- серьезные гинекологические патологии у женщин;
- онкологические поражения простаты и почек.
Универсальностью устройства пока не обладают. Роботы не проводят лапароскопическую операцию самостоятельно. За панелью всегда сидит хирург, контролирует процесс работы. Применение таких устройств оправданно в случаях, где требуется тонкая работа и дрожание рук недопустимо.
Искусственный интеллект способен сделать терапию эффективной, менее травматичной и снизить риск развития осложнений у пациентов. Робот – это просто руки хирурга, позволяющие проводить сложные операции, снижая риски в их ходе.
В онкологии
Лапароскопические методики широко используются в онкологии и считаются лучшим методом борьбы с опухолями. Высокая информативность картины, получаемой на монитор, позволяет снизить риск развития осложнений. При помощи специальных инструментов, врач получает расширенные в сравнении с традиционными методиками операции возможности.
Преимущества лапароскопии следующие:
- снижение вероятности кровопотери во время лапароскопической операции;
- повышается точность и эффективность удаления самого новообразования и его метастазов;
- уменьшается период восстановления.
Принцип лапароскопического метода основывается на использовании специальных эндоскопических инструментов под контролем видеоснабжения. Для обеспечения лапароскопии в онкологии достаточно 3–5 разрезов длиной по 12 см. Процедура проводится всегда под общим наркозом. Период восстановления в сравнении с открытыми полостными операциями минимальный и комфортный.
Схема терапевтического воздействия во многом зависит от характера, объема и агрессивности образования, общего состояния пациента и его анамнеза. Лучшие результаты при эндоскопической операции проявляются при удалении доброкачественных образований или злокачественных опухолей без метастазов на ранней стадии развития.
В гинекологии
Роботическая хирургия часто используется в гинекологии. Применяется лапароскопический метод не только при онкопатологиях, но и в ходе резекции эндометриоидных инфильтратов. Перечень производимых при помощи лапароскопии операций довольно широк. Они могут быть органосохраняющими и радикальными.
Для флуоресцентной визуализации используется система «firefly». Она позволяет выявить размещение патологически измененных тканей в режиме реального времени. Для обеспечения работы этой системы, пациентке вводят контраст, который связывается с белками плазмы. В режиме реального времени, за счет эффекта люминесценции, хирург выявляет границей между злокачественными и здоровыми тканями.
Для диагностики
Метод лапароскопической диагностики используется в таких случаях:
- Пациента беспокоит симптомокомплекс под общим названием «острый живот». Состояние часто проявляется на фоне травм, остропротекающих заболеваний и инфекционно-воспалительных процессов.
- Диагностика такого характера применяется при брюшных кровотечениях и недостаточном кровоснабжении брюшных органов.
- Показанием для проведения диагностической лапароскопии могут выступать закрытые травмы живота и разные поражения. Процедура помогает выявить проникающие ранения и травмы внутренних органов.
- Применяют лапароскопию при выявлении скопления нескольких литров жидкости в брюшной полости из-за непонятных причин.
- Для обнаружения причин асептического или бактериального инфицирования брюшной полости. Часто лапароскопический метод используется для уточнения границ злокачественных и доброкачественных образований, позволяет выявить распространение метастаз.
Лапароскопию невозможно осуществить без современного оборудования, поэтому такие операции проводят исключительно в оснащенных клиниках. Метод применяют для диагностики и лечения патологий брюшины и органов малого таза.
Возможности лапароскопии:
- диагностика опухолей в брюшине и малом тазу;
- определение лечения при различных состояниях (эндометриоз, аднексит);
- выявление и лечение причин бесплодия;
- получение тканей для биопсии;
- оценка распространения ракового процесса;
- выявлений повреждений;
- стерилизация;
- определение причин тазовой боли;
- удаление матки, яичников, желчного пузыря, аппендикса, селезенки;
- сложные резекции (удаление толстой кишки).
Лапароскопию осуществляют по всем правилам хирургии. Допускается проводить как плановые операции с дополнительной подготовкой и обследованием, так и экстренные, необходимые для спасения жизни человека.
Показания к плановой лапароскопии:
- Стерилизация.
- Эндометриоз (разрастание эндометрия матки).
- Рецидив гиперплазии эндометрия.
- Миома и другие доброкачественные патологии матки.
- Патологии, вызывающие бесплодие.
- Опухоли и кисты в яичниках.
- Поликистоз яичников.
- Дефекты анатомии половых органов (врожденные и послеоперационные).
- Синдром хронической тазовой боли.
Показания к срочной лапароскопии:
- Внематочная беременность.
- Разрыв кисты.
- Апоплексия яичника (разрыв тканей, сопровождаемый кровоизлиянием).
- Осложнения при доброкачественных образованиях в матке (геморрагия, отмирание тканей).
- Перекрут придатков.
- Кровотечение при аденомиозе (прорастание эндометрия в слои матки).
- Острые поражения фаллопиевых труб, сопровождаемые воспалением.
- Дифференциальная диагностика при наличии неясных симптомов острой патологии.
Благодаря инновационным аппаратам врач имеет возможность следить за процессом и делать надрезы с идеальной точностью. Лапароскопия существенно снизила процент врачебной ошибки, однако доверять такую операцию можно только профессионалу.
Подготовка к операции
Операции лапароскопии могут быть плановыми и экстренными.
При экстренных операциях подготовка может быть минимальной, если речь идет о спасении жизни пациентки.
Обязательно исследование группы крови и резус-фактора.
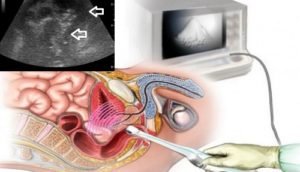
Перед операцией обязателен гинекологический мазок, проведение ЭКГ и флюорографии, УЗИ гинекологических органов, а если имеются хронические болезни – заключение терапевта о безопасности наркоза.
Перед операцией врач-хирург объясняет суть процедуры и объем вмешательства, а анестезиолог осматривает и выявляет наличие аллергий и противопоказаний к наркозу.
При необходимости назначается медикаментозная и психопрофилактическая подготовка к операции.
При отсутствии противопоказаний к операции и наркозу женщина подписывает письменное согласие на операцию отдельно на данный вид наркоза.
Плановые операции обычно назначают на утро, и перед этим за несколько дней назначают легкую диету, а вечером перед операцией проводят очищение кишечника клизмой.
Запрещают прием пищи, а после 22.00 и воды, а утром клизму повторяют. Перед операцией запрещено пить и есть.
При опасности тромбозов перед операцией показано эластическое бинтование ног или ношение антиварикозных компрессионных чулок.
Суть лапароскопической операции
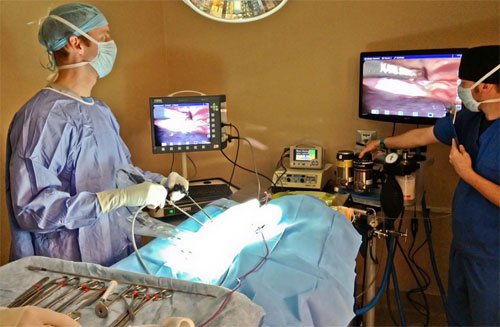
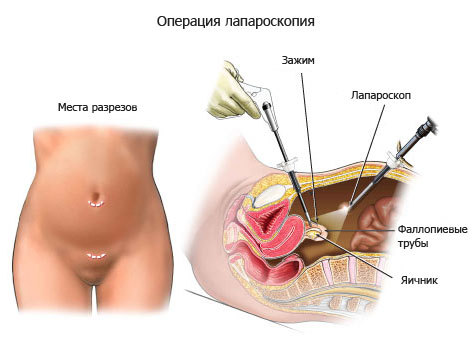
В зависимости от объема операции и ее локализации используют три или четыре прокола.
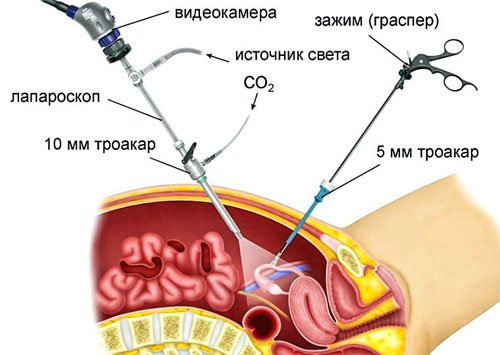
Один из троакаров (устройство для прокола брюшной полости и ведения инструментария), вводят под пупком, два других по бокам брюшной полости. На конце одного троакара находится камера для визуального контроля, на другом – световая установка, нагнетатель газа и инструменты.
В брюшную полость вводят углекислый газ или закись азота, определяются с объемом и техникой операции, проводят ревизию брюшной полсти (ее тщательный осмотр) и приступают к манипуляциям.
В среднем лапароскопические операции длятся от 15-30 минут до нескольких часов в зависимости от объема. Наркоз может быть ингаляционным и внутривенным.
По окончании операции проводят еще раз ревизию, удаляют кровь или жидкость, скопившуюся при операции. Тщательно проверяют клеммирование сосудов (нет ли кровотечения). Устраняют газ и выводят инструменты. На места ввода троакаров на коже и подкожной клетчатке накладывают швы, на кожу – косметические.
Лапароскопия отличается повышенной эффективностью и невысокой травматичностью органов малого таза и брюшной полости. За последние годы лапароскопическое вмешательство в брюшину стал востребованным и распространенным.
Лапароскопическая операция показана при желчекаменной болезни. Лапароскопия поможет снизить риск возникновения осложнений и восстановить организм в короткие сроки. После на теле пациента остаются незаметные рубцы, поскольку для введения инструментов необходимы проколы длиной не более 2 см.
Перечень показаний к проведению лапароскопии можно представить следующим образом:
- острый болевой синдром, беспокоящий пациента;
- бессимптомное течение заболевания;
- холедохолитиаз, при котором происходит закупорка и воспаление протоков;
- холецистит в острой форме;
- полипоз желчного пузыря и холестероз.
К проведению лапароскопии необходимо правильно подготовиться. Этот процесс включает в себя необходимые лабораторные и диагностические тестирования. Они проводятся для точного определения состояния здоровья пациента. В момент подготовки выявляются особенности строения оперируемого органа, в частности его протоков и окружающих тканей.
В обязательном порядке пациент сдает кровь на ВИЧ, сифилис, гепатит и свертываемость. Для плановой лапароскопической операции в стационаре необходимы:
- клинический анализ мочи и крови;
- биохимические анализы крови;
- исследование мочи на диастаз;
- ультразвуковое исследование органов малого таза и брюшной полости;
- рентгенография грудной клетки или флюорография;
- электрокардиограмма и ФГДС.
По мере необходимости используются методы, позволяющие оценить состояние желчных протоков. Перед операцией больной должен тщательно очистить кожный покров, удалить волосы в нижней части живота и на лобке. Врач, проводящий лапароскопию, должен ознакомить пациента с общими сведениями, а именно: этапами проведения работы, присутствующими рисками и вероятностью осложнений.
За несколько дней до лапароскопии пациент должен полностью изменить режим питания. В меню могут присутствовать легкие и низкокалорийные продукты. Последний раз можно поесть минимум за 12–18 часов до операции. Кишечник перед лапароскопической холецистэктомией очищают утром, в назначенный день при помощи клизмы.
Все манипуляции проводит опытный хирург, ему помогает остальной медперсонал. Проводят процедуру только в операционной, в условиях стационара. Поскольку методика уже достаточно популярна, ее используют во многих клиниках. Для этого медицинское учреждение должно быть оборудовано нужным образом. Как правило, это частные клиники. В крупных городах государственные учреждения тоже могут обладать дорогостоящей аппаратурой, но встречается такое редко.
Как подготовиться
Для плановой инвазии или диагностики лечащий врач назначает ряд анализов. Предварительное обследование проходят не раньше, чем за 14 дней до назначенной процедуры. Среди таких исследований пациент обязательно сдает:
- анализы крови и мочи;
- кардиограмму;
- флюорографию;
- анализ крови на уровень свертываемости.
На протяжение недели до планируемой операции нужно отказаться от продуктов, которые провоцируют газообразование: бобы, капуста, газированные напитки, молочные продукты, зерновые (кроме риса). Врач может назначить ферментативные препараты для подготовки органов брюшной полости. За несколько дней запрещено принимать препараты, снижающие свертываемость крови (Аспирин, Кумадин, Варфарин, Гепарин). О всех принимаемых лекарствах нужно предупредить доктора.
За 12 часов до инвазии нельзя пить и есть, при сильной жажде можно немного смочить губы и рот теплой водой. С вечера и утром делают очистительную клизму, ее можно заменить на медикаменты для очистки кишечника. Перед операцией нужно принять душ с антибактериальным мылом, удалить волосы с живота. Также перед операционным столом снимаются линзы, все украшения, зубные протезы.
Вне зависимости от причины лапароскопического вмешательства (лечение или обследование), такая операция всегда выглядит одинаково. Различие составляет лишь процессы внутри брюшной полости, которые проводит хирург. Сначала пациенту вводят инъекционно препараты, усиливающие действие обезболивающего. В операционной анестезиолог ставит наркоз, на протяжение всей процедуры специалист будет следить за пульсом больного, давлением, количеством кислорода в крови. Все данные выводятся на компьютер.
Хирург наносит антисептическое вещество и делает 2-3 разреза: один под пупком для лапароскопа, другие по бокам для манипуляторов. В эти отверстия вставляются инструменты, в брюшную полость вводят закись азота (N2O) или теплый увлажненный углекислый газ (СО2). Стенка живота поднимается и дает легкий доступ к внутренним органам.
Изображение с лапароскопа передается на мониторы, хирург может детально рассмотреть все органы, обнаружить проблемные зоны. С помощью инструментов он проводит операцию: удаляет опухоли, кисты, органы или их пораженные части. После хирургических манипуляций доктор еще раз осматривает область работы. Затем манипуляторы извлекаются, на отверстия накладываются швы и повязка.
Общеклинические обследования. Назначаются анализы крови и мочи, позволяющие оценить общее состояние больного и выявить сопутствующую патологию. Проводится ЭКГ, УЗИ органов брюшной полости и таза. Показана консультация терапевта, для женщин – гинеколога.
- Подготовка зоны проведения процедуры. Рекомендовано удаление волос на передней брюшной стенке.
- Очистительная клизма. Проводится вечером накануне операции и в день ее проведения.
- Коррекция рациона. За 3 дня до лапароскопии нужно исключить газообразующие продукты. Вечером накануне операции нельзя есть (после 18.00), но можно пить воду. Утром в день процедуры нельзя есть и пить.
- Медикаментозная подготовка. Список препаратов зависит от показаний к операции. Практикуется назначение седативных (успокоительных) средств накануне процедуры.
При наличии варикозного расширения вен нижних конечностей пациент должен подготовить компрессионное белье. Эластические чулки надеваются утром в день операции. Такая мера предупреждает развитие тромбозов и тромбоэмболий во время процедуры.
При экстренной лапароскопии подготовка сводится к проведению очистительной клизмы и катетеризации мочевого пузыря.
Предоперационная диагностика
Подготовка к лапароскопии должна быть тщательной, но в случае экстренного вмешательства ее сокращают для экономии времени. Перед плановой операцией необходимо сдать анализы, важно определить степень свертываемости крови и уровень глюкозы. Проверка группы крови и резус-фактора обязательна.
В течение месяца перед лапароскопией пациента проверяют на сифилис, гепатиты и ВИЧ. Перед операцией назначают ЭКГ и флюорографию, делают контрольное УЗИ органов малого таза и гинекологический мазок.
При наличии каких-либо индивидуальных особенностей организма и хронических патологий требуется разрешение терапевта, в частности, на проведение анестезии. Анестезиолог должен проверить наличие аллергии и противопоказаний к наркозу. Перед операцией нужно сообщить врачу о сильной потере крови в анамнезе (при наличии) и приеме препаратов, которые увеличивают кровоточивость. Также следует обсудить возможность беременности в будущем.
В отдельных случаях может быть назначена психологическая или медикаментозная подготовка к лапароскопии. Непосредственно перед операцией хирург должен рассказать пациенту о процедуре и перечислить все этапы. При отсутствии противопоказаний пациент подписывает письменное согласие на лечение и выбранный вид анестезии.
Этапы лапароскопии
Плановые операции проводят в утренние часы. Обычно рекомендуется придерживаться легкой диеты перед процедурой. В день перед операцией нельзя есть, запрещается пить после десяти вечера. Отсутствие пищи и жидкости в желудке предотвращает рвоту во время операции.
До отправления пациента в операционную проводят дополнительное очищение кишечника с помощью клизмы. Если имеется риск тромбоза, ноги перебинтовывают эластичным материалом, либо надевают антиварикозные компрессионные чулки. Перед лапароскопией нужно снять очки, контактные линзы и зубные протезы.
Возможен как ингаляционный, так и внутривенный наркоз. На время операции в трахею помещают интубационную трубку для поддержки дыхания, а в мочевой пузырь – катетер для контроля функциональности почек.
Количество проколов при лапароскопии будет зависеть от локализации патологии и объема вмешательства. Обычно делают 3-4 прокола. Врач вводит троакар (устройство для прокалывания тканей и введения инструментов) под пупок, еще два по бокам брюшины. Один из троакаров оснащен камерой, другие инструментами, а третий освещает полость.
Через троакар брюшную полость наполняют углекислым газом или закисью азота, чтобы улучшить доступ к малому тазу. Обычно технику и объем операции определяют уже после введения инструментов и осмотра патологии.
Лапароскопия без операционных осложнений может длиться от 15 минут до нескольких часов. Все зависит от тяжести заболевания. По окончанию манипуляций врач осматривает полость вновь, проверяет результаты, удаляет кровь и жидкости, скопившиеся в процессе. Очень важно проверить наличие кровотечений.
После контрольной ревизии устраняют газ и выводят троакары. Проколы зашивают подкожно, на кожу накладывают косметические швы.
Лапароскопическое вмешательство проходит по следующему алгоритму:
- Анестезиолог вводит пациента в сон при помощи препаратов для общего наркоза.
- В полость желудка вводится зонд для отвода газов и выведения лишней жидкости. Подобное оснащение снижает риск возникновения рвоты и асфиксии. Зонт остается в пищеводе до полного окончания операции.
- На нос и рот пациента накладывается специальная маска, соединенная с оборудованием для искусственной вентиляции легких. Такая система обеспечивает полноценное дыхание пациента находящегося под общим наркозом. Работа аппарата необходима, потому что без него пациент может задохнуться.
- Хирург проделывает небольшой разрез в пупочной складке и вставляет в него инструмент, оснащенный осветительным прибором и камерой. При помощи этого оборудования врач осматривает брюшную полость и удаляемый пузырь.
- Далее проделывают три небольших надреза в области подреберья. При помощи их вводят в тело полые трубки для хирургических инструментов.
- Получив доступ к пораженному органу, врач оценивает его. Если он наполнен и напряжен, перед его удалением изымают содержимое. Оперируемый орган зажимают специальным инструментом и выделяют из желчного пузыря проток, соединенный с двенадцатиперстной кишкой. Его иссекают и выделяют пузырную артерию, просвет ее зашивают.
- После освобождения желчного пузыря, врач извлекает его из печеночного ложа. Операция лапароскопия проходит медленно и аккуратно, с коагуляцией каждого кровоточащего сосуда. После полного удаления, желчный пузырь извлекают наружу через прокол, находящийся в пупочной складке.
На этом работа хирурга заканчивается. После извлечения, врач осматривает брюшную полость на предмет желчи, кровоточащих сосудов и видоизмененных тканей. После осмотра все сосуды прижимаются и обрабатываются током, внутренность промывается раствором антисептика, остатки которого отсасывают из полости живота.
После лапароскопии
Как правило, пациентов приводят в сознание на операционном столе, чтобы проверить рефлексы и состояние. Затем их перевозят в послеоперационную палату для контроля. После операции чувствуется сонливость и усталость.
При правильном выполнении лапароскопии послеоперационные боли незначительны. В зависимости от выбранной анестезии боль может сохраняться несколько дней. Также возникают неприятные ощущения в горле после нахождения там трубки, но их можно устранить с помощью лечебного полоскания.
После лапароскопии рекомендуется как можно раньше проявлять активность и ходить. Уже через несколько часов пациента поднимают на ноги для гигиенических процедур и приема пищи. Это помогает активизировать кровообращение.
В зависимости от сложности вмешательства и наличия осложнений выписка происходит на 2-5 дни. После лапароскопии не требуется специальный уход за швами, только применение антисептиков.
Пациентка приходит в сознание еще на операционном столе, врачи проверяют ее состояние и рефлексы, на каталке переводят в послеоперационную.
При лапароскопии показаны ранний подъем с постели и прием пищи и воды, поднимают женщину в туалет и для активизации кровообращения уже через несколько часов.
Выписка проводится через двое-пятеро суток с момента операции в зависимости от объема вмешательства. Уход за швами проводят каждый день антисептиками.
В первые несколько часов после инвазии рекомендуется отдых. Длительность постельного режима зависит от степени сложности операции, наличия осложнений, состояния пациента. Лечащий врач установит время реабилитационного периода и дату выписки, даст рекомендации. В домашних условиях важно полностью соблюдать советы врача.
К рекомендациям могут относится правила питания, если лапароскопия проводилась на органах ЖКТ, в таком случае 2 недели придется соблюдать одну из диет по Певзнеру. В течение месяца после инвазии, вне зависимости от ее вида и назначения, исключается алкоголь, слишком жирная и пряная пища, острое, консервированное.
Очень важна личная гигиена. Купаться можно под душем, принимать ванны только спустя 14 дней. После каждого моциона нужна антисептическая обработка швов и перевязка или бандаж. Для обработки ран разрешается применять:
- перекись водорода 3%;
- фукорцин;
- спиртовой раствор бриллиантовой зелени.
Швы снимаются в установленный доктором день, как правило, через 7-14 дней. Делать это должен только медработник в перевязочном кабинете. В первый месяц после процедуры нужно ограничить физические нагрузки, исключить спорт, подъем тяжестей. Разрешаются неспешные прогулки. Также нужно воздержаться от секса в первые 14-30 дней, в зависимости от болезни. После осмотра у доктора и с его разрешения можно будет вернуться к привычному образу жизни.
Если в реабилитационный период появляются частые боли в животе, спутывается сознание, наступает рвота, нарушен стул – об этом нужно сообщить врачу. Также важно следить за состоянием швов, на них не должно быть отечности, покраснения, зуда, каких-либо выделений.
В течение первых 2–3 часов после лапароскопии, пациент пребывает в отделении реанимации. Медицинский персонал контролирует его состояние. Если все прошло хорошо, пациента переводят в стандартную палату, где он должен лежать в горизонтальном положении не менее 4 часов.
Первый прием пищи разрешен по истечении суток после лапароскопии, а воду можно пить через 5–6 часов. Допускается употребление только негазированной воды, небольшими глотками с интервалом в 5–10 минут. Вставать пациент может медленно, в присутствии персонала или близких. На второй день после лапароскопической операции, больной может ходить самостоятельно и употреблять жидкую пищу.
Осложнения
Процент осложнений при лапароскопии невысок, гораздо ниже, чем при операциях с обширными разрезами.
При введении троакара могут быть ранения внутренних органов, повреждения сосудов с кровотечением, при нагнетании газа может быть подкожная эмфизема.
Также к осложнениям можно отнести внутренние кровотечения при недостаточном клеммировании или прижигании сосудов в области операционной зоны. Все эти осложнения профилактируются точным соблюдением методики и тщательной ревизией органов брюшной полости при операции.
- по сравнению с полостными и сильно травмирующими операциями в гинекологии лапароскопия имеет ряд несомненных преимуществ, особенно в молодом возрасте: практически не остается шрамов от операции,
- меньше риск послеоперационных осложнений и спаек,
- период реабилитации значительно уменьшен.
Техника лапароскопии крайне сложна, для ее проведения нужен опытный специалист с хорошо выработанными навыками. Неблагоприятные последствия могут быть из-за неправильного введения троакаров. При этом могут быть ранения внутренних органов таких, как кишечник, мочевой пузырь, мочеточники, кровеносные сосуды.
Неправильная подготовка больного увеличивает риск негативных последствий. Так, полный мочевой пузырь очень часто повреждается при введении инструментов. При этом, помимо основной операции, больному срочно накладывают два ряда швов на пораженный орган. Если больной принимал лекарства перед процедурой и не предупредил об этом врача, состав этих препаратов может непредсказуемо повлиять на наркоз. В некоторых случаях инвазию приходится экстренно завершать. Однако такие последствия бывают при любом хирургическом вмешательстве.
Количество неприятных последствий после лапароскопии минимально, как и шанс их развития. После традиционных операций с обширными разрезами осложнения случаются гораздо чаще. Малая инвазивность метода позволяет сократить список возможных осложнений в процессе операции и после нее. Это стало возможным при использовании специальных инструментов, которые почти не затрагивают ткани и органы, не подлежащие оперированию.
Однако всегда остается риск ранения внутренних органов и сосудов тракарами. Иногда после лапароскопии открывается кровотечение, обычно незначительное. При введении газа может образоваться подкожная энфизема. К осложнениям лапароскопии можно отнести кровотечение, возникающее при недостаточном прижигании сосудов в оперируемой зоне. Большинство последствий операции слабо выражены и обратимы.
Бесспорно, лапароскопия является грандиозным достижением медицины. Эта операция значительно упрощает лечение многих гинекологических патологий, позволяя женщинам быстро возвращаться к привычному ритму жизни без осложнений.
В ходе лапароскопии и после ее завершения могут возникнуть такие осложнения:
нежелательные реакции на обезболивающие препараты;
- связанные с наложением пневмоперитонеума: эмфизема подкожная, брюшной полости и средостения, повреждение сосудов с развитием газовой эмболии;
- перфорация иглой полых органов (чаще страдают петли кишечника);
- повреждение сосудов брюшной полости и таза с кровотечением;
- нарушение работы сердечно-сосудистой системы, ведущие к инфаркту миокарда, инсульту головного мозга.
При развитии тяжелых осложнений проводится лапаротомия – полостная операция. Возникшие состояния устраняются оперативным путем.


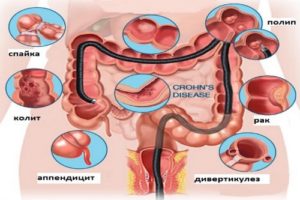 Острые хирургические заболевания органов брюшной полости с неясной симптоматикой. Показана процедура при подозрении на
Острые хирургические заболевания органов брюшной полости с неясной симптоматикой. Показана процедура при подозрении на 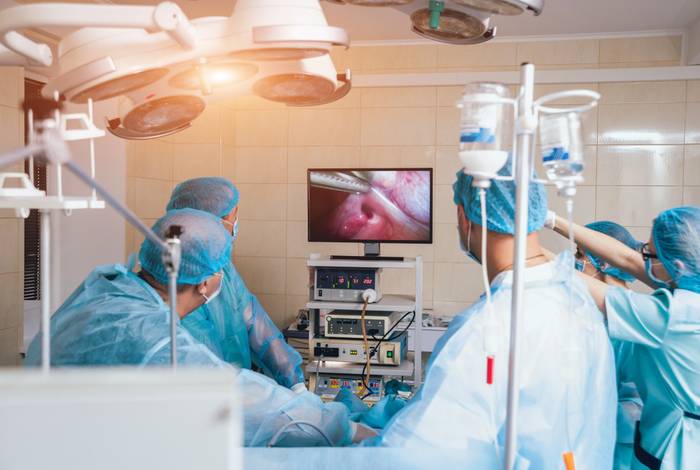


 Общеклинические обследования. Назначаются анализы крови и мочи, позволяющие оценить общее состояние больного и выявить сопутствующую патологию. Проводится ЭКГ, УЗИ органов брюшной полости и таза. Показана консультация терапевта, для женщин – гинеколога.
Общеклинические обследования. Назначаются анализы крови и мочи, позволяющие оценить общее состояние больного и выявить сопутствующую патологию. Проводится ЭКГ, УЗИ органов брюшной полости и таза. Показана консультация терапевта, для женщин – гинеколога.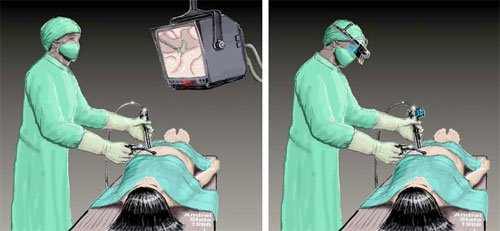
 нежелательные реакции на обезболивающие препараты;
нежелательные реакции на обезболивающие препараты;



