Содержание
- 1 Элементы нативного препарата мокроты
- 2 Заболевания, при которых врач может назначить анализ мокроты общий
- 3 Макроскопический анализ мокроты
- 4 мокроты методом
- 5 Характер мокроты
- 6 Цвет мокроты
- 7 Мокротаприразличных заболеваниях (продолжение)
- 8 Слоистость мокроты
- 9 бронхиального и бронхоальвеолярного смыва
- 10 Анализ мокроты на бактериологическое исследование.
- 11 Вопрос 67. Лечебный и двигательный режим при туберкулезе.
- 12 80. Анафилактический шок.
- 13 81.Дезинтоксикационная терапия
Элементы нативного препарата мокроты
микроскопия
Методика окрашивания (инструкция МЗ РБ): на мазки – фильтровальная бумага, сверху карболовый фуксин Циля → медленно нагреть над пламенем спиртовки до
появления пара (но не закипания!) → выдержать 5 мин при комнатной температруе→ удалить фильтровальную бумагу → ополоснуть стекло под проточной водой до полного удаления краски → обработать 25% раствором серной кислоты до полного
отхождения краски → смыть → фиксировать 960 этиловым спиртом 5 мин → промыть водой → докрасить 0,3% водным раствором метиленового синего 60 сек →промыть, высушить, микроскопировать.
Микроскопия: Просмотр не менее 100 полей
зрения под иммерсией. Если не обнаружены – еще 100 полей. В
сомнительных случаях – весь мазок. Микробактерии окрашиваются в красный цвет (тонкие, слегка изогнутые
палочки), остальные элементы мокроты и бактерии – в синий. Подсчитывают количество на 100 полей.
Используется для выявления другой бактериальной флоры в мазке. Грамположительные бактерии (стрептококки, стафилококки, пневмококки, дифтерийные палочки и др.) – фиолетового цвета.
Грам-отрицательные (диплобациллы Фридлендера —
пневмобациллы, палочки брюшного тифа, катаральные микрококки и т.д.) – красного цвета.
Стрептококки (в виде цепочек), стафилококки (грозди винограда) – при гнойных заболеваниях легких. Пневмобациллы – при пневмониях и других легочных заболеваниях. Пневмококки – возбудители крупозного воспаления легких. Исследование по Граму имеет
ориентировочное значение – далее следует делать посев.
Абсцесс легкого
Мокроты много (при прорыве в бронх), при стоянии расслаивается на 2 слоя. Микроскопия – лейкоциты, эритроциты, фибрин, эластические волокна (признак деструкции ткани легкого), кристаллы гематоидина, микробная флора.
Гангрена легкого
https://www.youtube.com/watch?v=ytadvertiseru
Мокроты много с гнилостным запахом, расслаивается на 3 слоя. Микроскопия – много лейкоцитов в стадии распада, эластические волокна, кристаллы гематоидина.
Бронхоэктатическая болезнь
Мокроты много по утрам (переход из лежачего положения), чаще гнойного характера, иногда с гнилостным запахом. Небольшое количество лейкоцитов, единичные эритроциты, пробки Дитриха.
Эластических волокон не содержит.
Туберкулез
в начальной стадии: мокроты мало – слизистая, вязкая с примесью отдельных гнойных комочков. Лейкоцитов и альвеолярного эпителия мало. Микобактерий может на быть.
в поздней стадии – обызвествленные эластические волокна, признаки казеозного распада (крошковатые белые массы), кристаллы холестерина, микобактерии.
Рак легкого
Наиболее часто плоскоклеточный (45-60%), недифференцированный (20-40%), аденокарцинома (9-12%). В мокроте – клеточные элементы рака со слизью, гноем, кровью, комплексы атипичных клеток с признаками злокачественности.
клетки
волокнистые образованиякристаллические образования
Эпителиальные клетки
https://www.youtube.com/watch?v=ytcopyrightru
Плоский эпителий – из полости рта.
Единичный встречается всегда. Большое количество — примесь слюны.
Диагностического значения не имеет.Цилиндрический мерцательный эпителий
— эпителий слизистой оболочки бронхов и трахеи — в больших количествах при бронхиальной астме и остром бронхите.
Лейкоциты —встречаются в любой мокроте. В слизистой мокроте — едининичные, а в гнойной -сплошь покрывают поле зрения.
Эритроциты — единичные в любой мокроте, в большом количестве в кровянистой мокроте при застое, инфаркте легких.
Альвеолярные макрофаги — при бронхитах, пневмониях и профессиональных заболеваниях легких (пылевые клетки — кониофаги), застойных явлениях в легких (сидерофаги – Мф, содержащие гемосидерин, определяют реакцией на берлинскую лазурь). пороках сердца.
Опухолевые клетки попадают в мокроту при распаде опухоли в бронхах.
Эластические волокна – элементы соединительной ткани. Следствие деструкции ткани. Имеют вид извитых, блестящих, тонких волокон. Обнаруживаются при
туберкулезе, абсцессе, гангрене, новообразованиях.
Обызвествленные эластические волокна – грубые, толстые, пропитанные солями палочковидные образования — при распаде петрифицированного туберкулезного очага.
Спирали Куршмана –образуются при спастическом состоянии бронхов и наличии в них слизи. Во время кашлевого толчка вязкая слизь выбрасывается в просвет более крупного бронха, закручиваясь спиралью.
Появляются при БА, бронхитах, иногда при опухолях легкого, сдавливающих бронхи.
Кристаллы Шарко-Лейдена– образуются из распадающихся эозинофилов. Для выявления необходимо выдерживание мокроты в течение 24 часов. Встречаются при БА (и на высоте приступа и в межприступном периоде)., при глистных поражениях легких.
Кристаллы гематоидина – продукт распада гемоглобина. Образуются в глубине гематом и обширных кровоизлияний, в некротизированной ткани.
Кристаллы холестерина – образуются при распаде жироперерожденных клеток, при задержке мокроты в полостях — при туберкулезе, новообразованиях, абсцессе.
Тетрада Эрлиха – обызвествленный детрит, обызвествленные эластические волокна, кристаллы холестерина, микобактерии туберкулеза – при распаде обызвествленного первичного туберкулезного очага.
Приготовление: При необходимости
окрашивания покровное стекло после микроскопии нативного препарата
сдвигают, отмечают на предметном стекле интересующее место, затем препарат высушивают, окрашивают
по Романовскому или Папенгейму.
Нейтрофилы составляют основную массу лейкоцитов в окрашенном мазке. Могут быть дегенеративные — в гнойной мокроте.
https://www.youtube.com/watch?v=http:accounts.google.comServiceLogin
Эозинофилы отдельные или скоплениями, сособенно при БА. Лимфоциты единичные.
Гистиоциты встречаются постоянно в различных количествах.
Эпителиоидные клетки — клетки туберкулезной гранулемы — при туберкулезе, саркоидозе.
Клетки Пирогова-Ланхганса – гигантские многоядерные клетки, входят в состав туберкулезной гранулемы. В мокроте встречаются редко.
Плоский эпителий, эпителий бронхов, реснитчатые клетки, бокаловидные клетки – единичные.
Сбор мокроты на общий анализ может назначаться практически при любом заболевании, которое сопровождается отхаркиванием после кашля. Однако соответствующая диагностика редко применяется при сезонных вирусных инфекциях из-за ненадобности. В указанных случаях кашель и другие симптомы регрессирует при обильном питье и соблюдении постельного режима.
Патологии, требующие проведения анализа мокроты:
- туберкулез;
- абсцесс легкого;
- злокачественные новообразования;
- гангрена легкого;
- бронхиальная астма;
- хронический бронхит;
- пневмокониозы – профессиональные заболевания бронхолегочной системы.
Подтверждение диагноза осуществляется с помощью лабораторных, физикальных, а также инструментальных методов.
Заболевания, при которых врач может назначить анализ мокроты общий
Мокрота, по-латыни «sputum», — это такой патологический секрет (выделение жидкой консистенции), которое образуется, если у пациента поражены болезнью трахея, бронхиальное дерево, а также легочная ткань.
Кроме болезней верхних и нижних дыхательных путей, выделяется мокрота также при болезнях сердечно-сосудистой системы.
— макроскопическое;
— химическое;
— микроскопическое;
— бактериоскопическое.
— абсцессе легкого;
— бронхоэктатической болезни;
— гангрене легкого;
— острой эмпиеме плевры;
— раке легкого;
— рак пищевода;
— бронхиальной астме;
— остром бронхите;
— хроническом тонзиллите;
— милиарном туберкулезе легких;
— силикозе;
— коклюше;
— туберкулезе легких (очаговом и инфильтративном);
— остром обструктивном бронхите;
— сибирской язве;
— пневмонии;
— синдроме Гудпасчера.
Туберкулинодиагностика
—
диагностический тест для определения
специфической сенсибилизации организма
к МБТ, обусловленной либо инфицированием,
либо искусственным путем — прививкой
вакцинного штамма БЦЖ.
https://www.youtube.com/watch?v=ytpressru
При
проведении пробы Коха могут возникать
уколочная,
общая и очаговая реакции,
причем очаговая
реакция
имеет наибольшее значение в оценке
пробы.
• Уколочная
реакция характеризуется возникновением
на месте введения туберкулина гиперемии
и инфильтрата 15—20 мм в диаметре и более.
— температурную
реакцию учитывают через каждые 3 ч (6 раз
в сут) в течение 7 дней: 2 дня до пробы и
5 дней после. Реакция считается
положительной, если температура
повышается на
0,5 °С
по сравнению с максимальной до проведения
пробы;
— изменения
гемограммы учитывают до и через 24—48 ч
после введения туберкулина. Они
проявляется: увеличением
СОЭ на 5 мм/ч
и более, палочкоядерных
нейтрофилов — на 6%
и более, эозинофилов
— на 10%
и более; уменьшением
лимфоцитов на 10%
и более, тромбоцитов
— на 20%
и более;
— изменения
биохимических показателей крови
учитывают до и через 48 ч после введения
туберкулина. Они проявляется: снижением
количества альбуминов
на 10% и более; увеличением
содержания а,-, а2- и у-глобулинов
на 10% и более, иммуноглобулинов
(IgA, IgG, IgM и IgE) всех классов
(в большей степени IgA) на 10% и более.
• Очаговая
реакция характеризуется усилением
перифокального воспаления вокруг
туберкулезного очага.
Например, при легочном процессе очаговая
реакция проявляется усилением кашля,
болей в груди, увеличением количества
отделяемой мокроты, кровохарканьем, а
рентгенологически — нарастанием
воспалительных изменений в зоне
специфического поражения; при туберкулезе
почек — появлением лейкоцитов и МБТ в
моче; при свищевых формах периферического
лимфаденита — усилением гноетечения.
Вираж
туберкулиновой пробы
– это переход отрицательной пробы в
положительную (не связанный с предшествующей
вакцинацией) или увеличение диаметра
папулы по сравнению с результатом
предыдущей пробы на 6 мм и более
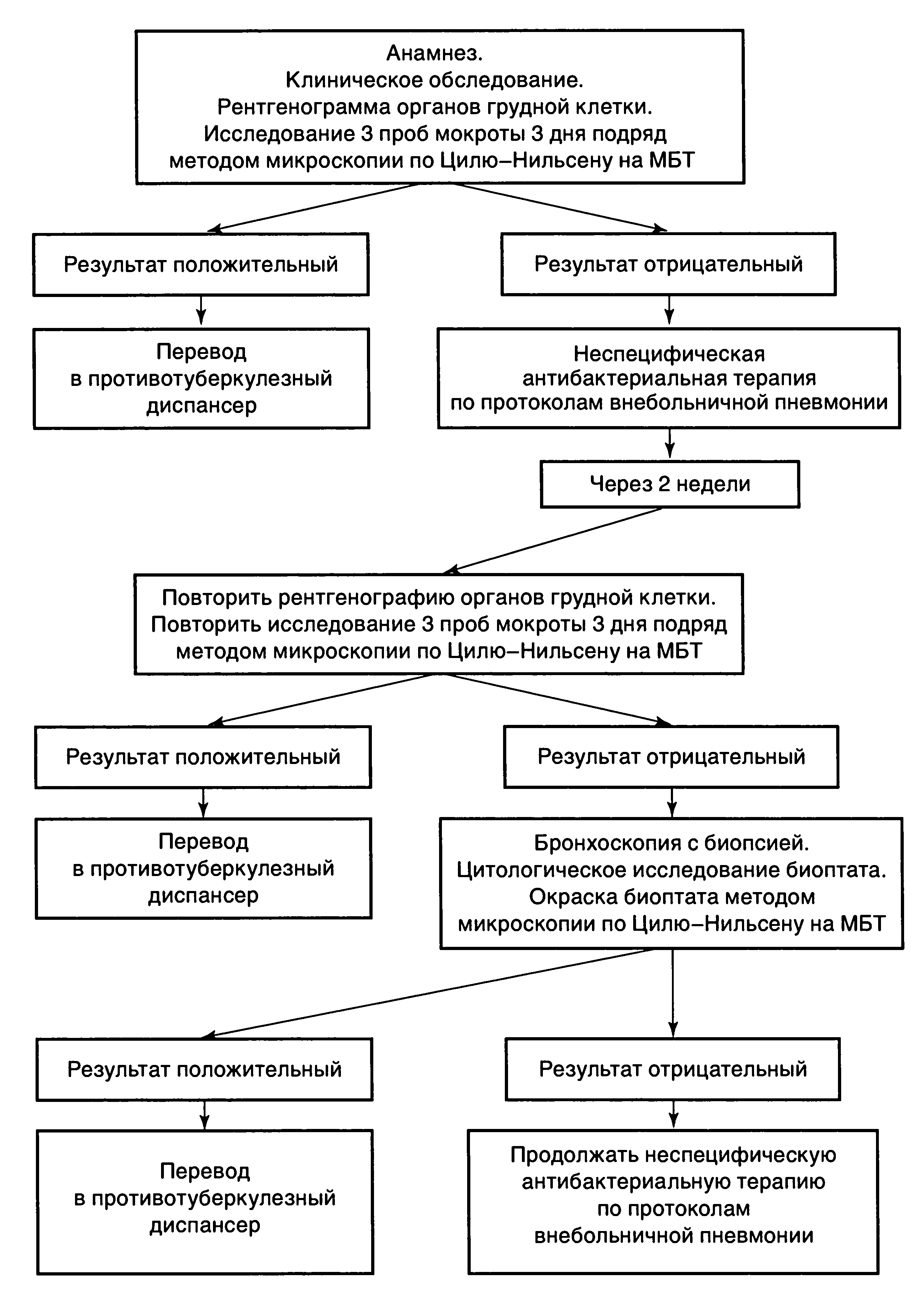
Макроскопический анализ мокроты
— количество;
— характер;
— цвета;
https://www.youtube.com/watch?v=ytdevru
— запах;
— слоистость;
— примеси.
— остром или хроническом бронхите;
— пневмонии;
— застойных явлениях в легких;
— перед началом приступа бронхиальной астмы (в конце – напротив, выделение секрета увеличивается);
— отеке легких (до полулитра);
https://www.youtube.com/watch?v=ytpolicyandsafetyru
— процессах, связанных с нагноением в легких, если гнойная полость сообщается с бронхом (в случае абсцесса, бронхоэктатическом заболевании, гангрене легкого);
— туберкулезном процессе в легком, когда наблюдается распад тканей этого органа, чаще всего – если имеется каверна, которая сообщается с легким.
Если в процессе заболевания количество мокроты увеличивается, это может говорить об ухудшении течения болезни, особенно если у больного имеется нагноение.
Однако это верно далеко не всегда. Например, рост объема выделения мокроты может быть связан с тем, что улучшился дренаж полости. В этом случае увеличение мокроты можно считать положительным симптомом.
Снижение объема выделения мокроты может свидетельствовать о затихании воспалительного процесса. Однако, если это происходит при наличии гнойной полости, то уменьшение выделения мокроты может говорить о снижении ее дренирования. А это является негативным симптомом.
Состояние больного в этом случае ухудшается.
мокроты методом
флотации
Метод накопления (флотации) – метод Поттенджера — применяется при подозрении на туберкулезный процесс в легких после трехкратного отрицательного исследования мокроты на микобактерии туберкулеза обычным способом.
Методика — мокроту обрабатывают ксилолом или бензолом, встряхивают → возбудитель в связи с гидрофобностью всплывает с пеной
→из пены готовят мазок и окрашивают по Цилю-Нильсену.
Характер мокроты
— слизистая;
— слизисто-гнойная;
— гнойная;
https://www.youtube.com/watch?v=upload
— кровянистая;
— серозная.
Слизистую мокроту отмечают при острых и хронических бронхитах, в случае бронхиальной астмы, при пневмонии, бронхоэктатическом заболевании, а также в случае рака легких.
Слизисто-гнойную мокроту отмечают при тех же заболеваниях, что и при выделении чисто серозной жидкости. Однако, кроме того, слизисто-гнойная мокрота может отмечаться при абсцессе легкого, при нагноении в случае эхинококка легкого, в случае актиномикоза легких.
Гнойная мокрота появляется при абсцессах легких, нагноении при эхинококке легких, также это может говорить о прорыве плевры бронхов, при бронхоэктатическом заболевании.
Кровянистую мокроту чаще всего наблюдают при легочном туберкулезе. Также это может свидетельствовать о раке, абсцессе, инфаркте или травме легких. Возможны кровянистые выделения из легких при бронхоэктатическом заболевании, синдроме средней доли, а также в случае актиномикоза и сифилиса.
Примеси крови могут присутствовать в мокроте в случае опухолях легких, крупе и очаговой пневмонии, астме сердца, отека легких, силикозе и при развитии застойных явлений в этом органе.
Серозный секрет выделяется в случае отека легких.
Цвет мокроты
Цвет выделений колеблется от бесцветной и беловатой у слизистой и серозной мокроты до вкраплений гноя, из-за чего выделения приобретают зеленоватый оттенок. Такой цвет характерен для абсцессов, гангрены, актиномикоза легких, бронхоэктатическом заболевании.
Коричневато-оранжевы и чисто коричневый цвет выделений говорит о несвежей крови, о том, что в ней начались процессы распада (гематин). Такой цвет характерен для крупозной пневмонии, туберкулеза легких, который сопровождается творожистым распадом, а также в случае застоя крови в легких. Также подобный цвет отмечают при отеке легких, легочной форме сибирской язвы, а также в случае инфаркта легкого.
Грязно-зеленый или желто-зеленый цвет присутствует, если у пациента наблюдаются болезни печени (желтуха).
Эозинофильные пневмонии сопровождаются отделяемым желто-канареечного цвета.
Цвет охры имеет мокрота, которая выделяется в случае сидероза легкого.
Силикоз, вызываемый вдыхание угольной пыли, узнают по характерному черному или сероватому цвету мокроты.
Розовый цвет наблюдается у мокроты, которая выделяется при отеке легких. Такой цвет обусловлен тем, что в ней имеются эритроциты.
Цвет мокроты также может меняться из-за приема лекарственных средств. К таким красителям относят рифампицин (его употребление дает красный цвет мокроты, мочи).
Мокротаприразличных заболеваниях (продолжение)
заболеваниях
Бронхит
Слизисто-гнойная или гнойно-слизистая. Небольшое количество лейкоцитов, единичные эритроциты. В значительном количестве клетки эпителия бронхов. При хроническом – с дегенеративными
https://www.youtube.com/watch?v=ytaboutru
изменениями.
Мокрота скудная, слизистая, вязкая, бесцветная. Много эозинофилов, единичные эритроциты, клетки эпителия бронхов, разное количество лейкоцитов, кристаллы Шарко-Лейдена, спирали
Куршмана.
Абсцесс легкого
Гангрена легкого
Туберкулез
Рак легкого
Слоистость мокроты
Гнойная мокрота делится на два слоя (абсцесс легкого и бронхоэктатическая болезнь).
Гнилостная комрота – на три слоя (пенистый, серозный и гнойный – самый нижний), появляется при гангрене легкого.
Примеси
Примеси пищи появляются в мокроте в случае, если пищевод сообщается с трахеей/бронхом. Это случается при раке пищевода.
Аскаридоз может появиться в наличии в мокроте частей зрелых аскарид, чаще – их личинок в стадии миграции.
Также в мокроте, выделяемой бронхами, могут наблюдаться легочные двуустки. Они появляются в случае разрыва кисты, образующейся в легком при заболевании этим паразитом.
Если у пациента – гангрена или абсцесс легкого, то в мокроте могут появиться частички некротизированной ткани легкого. Если у пациента имеется опухоль, то и в мокроте можно найти ее частички.
При фибринозном бронхите, при туберкулезе, пневмониях мокрота содержит фибринозные свертки, которые состоят из слизи и фибрина.
В качестве примесей при туберкулезе встречаются также рисовидные тельца (чечевицы), или, как их иначе называют – линзы Коха. В их составе – детрит, эластические волокна, МБТ.
При гнилостном бронхите и гангрене легкого в мокроте могут быть выявлены пробки Дитриха. Они состоят из продуктов распада тканей легкого и бактерий.
Пробки, выделившиеся из миндалин (похожи на пробки Дитриха) выявляют при хроническом тонзиллите.
бронхиального и бронхоальвеолярного смыва
Бронхиальный смыв: с помощью фибробронхоскопа вводят в просвет бронха 50
мл изотонического раствора хлористого натрия с последующей аспирацией. Бронхоаьвеолярный смыв: с помощью фибробронхоскопа катетер продвигают на 6-7 см внутрь сегментарного бронха, дробно вводя 4
порции по 50 мл изотонического раствора хлористого натрия с последующей аспирацией. Эти смешанные порции – бронхоальвеолярный смыв.
Анализ мокроты на бактериологическое исследование.
микроскопия препаратов, окрашенных
по Циль-Нильсену — для выявления микобактерий туберкулеза
по Граму — для изучения микрофлоры
мокроты (стрептококки, стафилококки и т.д.).
Основная цель проведения описываемого исследования – уточнение диагноза. При обычных обстоятельствах мокрота не выделяется. Бокаловидные клетки реснитчатого эпителия секретируют от 10 до 100 мл жидкости, которая проглатывается человеком.
Прогрессирование патологического процесса в бронхах или легких ведет к изменению активности работы соответствующих структур с нарастанием кашля, одышки, боли в груди. Увеличивается количество жидкой фракции слизи, может присоединяться бактериальная микрофлора. Результат – выделение мокроты с кашлем.
Исследование мокроты может проводиться как невооруженным глазом, так и с помощью специализируемого оборудования.
В зависимости от заболевания, которое подозревает врач, могут использоваться следующие типы диагностики:
- Общий анализ мокроты. Врач оценивает физические характеристики слизи, которая появляется после кашля;
- Цитологическое (микроскопическое) исследование. Для проведения соответствующей диагностики доктору требуется микроскоп. С помощью увеличения изображения осуществляется анализ жидкости. Методика позволяет увидеть наличие патологических клеток, которые появляются при определенных заболеваниях;
- Химическое исследование. Оцениваются изменения, происходящие в метаболизме альвеолоцитов и реснитчатого эпителия бронхов;
- Бактериологический метод или бакпосев мокроты. Суть исследования базируется на высевании бактерий, полученных из содержимого дыхательных путей на питательной среде. Рост колоний подтверждает наличие возбудителя в респираторном тракте. Важным преимуществом посева остается возможность проверки чувствительности бактерий к конкретным противомикробным препаратам в лабораторных условиях.
В тяжелых случаях для своевременной диагностики патологии респираторной системы пациента одновременно назначаются все три варианта исследования. На основе полученных результатов проводится подбор соответствующей терапии.
— эпителиальных клеток. Если клетки плоского эпителия, то особого значения они не имеют. А вот клетки цилиндрического эпителия могут быть найдены при бронхиальной астме, бронхите, бронхогенном раке легких.
— альвеолярных макрофагов (клеток ретикулоэндотелия). Макрофаги, которые содержат пылевые клетки, встречаются в выделениях людей, которые часто контактируют с пылью, а макрофаги, которые содержат в своей протоплазме продукт распада гемоглобина, называют «клетками сердечных пороков». Встречается в случае развития застоя в легких, митрального стеноза, инфаркта легкого.
— лейкоцитов. Содержатся в любой мокроте в малых количествах. Нейтрофилы чаще встречаются в гнойной и слизисто-гнойной мокроте, эозинофилы – в мокроте, выделяемой при астме, туберкулезе, раке, инфаркте легкого, при гельминтозах, лимфоциты – при коклюше, туберкулезе;
— эритроцитов в единичных случаях – не важны. В больших количествах появляется при кровохарканье и легочных кровотечениях.
— опухолевых клеток – в виде групп говорит об опухоли легкого.
— эластических волокон – говорят о распаде легочной ткани, наблюдают при туберкулезах абсцессах, гангрене или раке легких.
— спиралей Куршмана – особых трубчатых тел. Выявляются при астме, туберкулезе легких, пневмонии.
— кристаллов Шарко-Лейдена – при астме, эозинофильной пневмонии.
https://www.youtube.com/watch?v=ytcreatorsru
Отметим, что при вскрытии очага туберкулеза в просвет бронха может выявить в мокроте одновременно эластические волокна, кристаллы ХС, МБТ и аморфную известь (так называемую тетраду Эрлиха).
Обычно проводится для уточнения диагностирования туберкулеза, называемое «исследованием мокроты на содержание микобактерий туберкулеза», или МБТ. Положительным результатом считают, если содержание МБТ не ниже 50 тыс. в 1 миллилитре мокроты.
— при различных видах пневмонии — пневмококк, диплококк Френкеля, бактерии Фридлендера, стрептококк, стафилококк (100%);
— в случае развития гангрены легкого — выявляют веретенообразную палочку вместе со спирохетой Венсана — 80%;
— дрожжеподобные грибы, для уточнения их вида проводят посев (70%);
— актиномикоз может показать наличие друз актиномицета (100%).
Нормы объема
В пределах нормы количество выделяемого трахеобронхиального секрета – от 10 до 100 мл в сутки. Обычно этот объем человек проглатывает в течение дня незаметно для себя.
Цель:
обеспечить качественную подготовку к
исследованию и своевременное получение
результата.
Подготовка:
информирование и обучение пациента.
Оснащение:
стерильная банка (плевательница),
направление.
Последовательность
выполнения:
-
Объяснить
пациенту (члену семьи) смысл и необходимость
предстоящего исследования и получить
его согласие на исследование. -
А)
в стационарных условиях:
-
инструктаж
и обеспечение лабораторной посудой
провести накануне вечером;
Б) в амбулаторных
и стационарных условияхобъяснить
пациенту особенности подготовки:
-
накануне
вечером тщательно почистить зубы ; -
утром
после сна тщательно прополоскать рот
кипячёной водой
-
Проинструктировать
пациента о правилах обращения со
стерильной лабораторной посудой и о
сборе мокроты:
-
Откашляться,
открыть крышку банки (плевательницы)
и сплюнуть мокроту, не касаясь краёв
банки; -
Сразу
же закрыть крышку.
-
Попросить
пациента повторить всю информацию,
задать вопросы по технике подготовки
и сбора мокроты. -
Указать,
к каким последствиям приведёт нарушение
рекомендаций медсестры. -
А)
в амбулаторных условиях:
-
Дать
направление на исследование, заполнив
его по форме; -
Объяснить
пациенту, куда и какое время он (семья)
должны принести банку и направление.
Б) в условиях
стационара:
-
Указать
место и время, куда принести банку
(плевательницу); -
Доставить
собранный материал в бактериологическую
лабораторию не позднее 1,5 – 2,0 часов
после сбора материала.
Хранение
материала даже в условиях холода
недопустимо!
-
Объясните
пациенту (члену семьи) смысл и необходимость
предстоящего исследования. -
Получите
согласие пациента на предстоящее
исследование. -
Объясните
пациенту (члену семьи) ход и смысл
предстоящей подготовки к исследованию. -
Объясните
(или дайте письменную инструкцию) состав
диеты, назначенный врачом. Акцентируйте
внимание пациента (члена семьи) на том,
что переход на диету должен быть
осуществлён за 4 – 5 дней до сбора
фекалий. -
В
амбулаторных условиях:
Объясните,
что ёмкость для фекалий должна быть
чистой, стеклянной, сухой. Ёмкость для
фекалий и шпатель следует приготовить
накануне вечером. Крышка должна герметично
закрывать ёмкость.
Исключено
использование коробочек и других не
моющихся ёмкостей!
-
Объясните,
что кал для исследования следует брать
утром в день исследования. -
Объясните,
что в день исследования пациент должен
опорожнить кишечник в судно (без воды!),
а не в унитаз. -
Объясните
технику взятия фекалий:
-
Перед
взятием фекалий следует надеть перчатки; -
Шпателем
взять 5 – 10 г фекалий (без примеси мочи)
и поместить их в приготовленную ёмкость; -
Положить
использованный шпатель в полиэтиленовый
пакет; -
Закрыть
крышкой ёмкость с фекалиями; -
Снять
перчатки и положить их в тот же
полиэтиленовый пакет; -
Завязать
пакет и выбросить; -
Вымыть
руки.
-
Доставить
в лабораторию ёмкость с фекалиями и
направление на исследование, прикрепив
его к ёмкости. -
Попросите
пациента повторить всю информацию (при
необходимости дайте письменную
инструкцию).
Х/Оп.3
В
Бак – лабораторию
Кал
на дизгруппу
Иванов
И.И. 20 лет
Заводская
11 – 2, студент ММУ
DS:
О. Колит
24/
IX– 01 г. подпись м/с
подпись
врача
Цель: обеспечить
качественную подготовку к исследованию
и своевременное получение результата.
Оснащение:
шпатель (стерильные или одноразовые),
стерильные пробирки с ватными сухими
тампонами на деревянных или металлических
палочках, штатив для пробирок, стерильный
лоток, емкость с дез.раствором.
Обязательное
условие: медсестра производит взятие
материала одетая по форме: в халате,
колпаке, маске, перчатках.
-
Объяснить
пациенту (члену семьи) смысл и необходимость
предстоящего исследования и получить
его согласие на исследование. -
Вымыть
руки, надеть маску и перчатки. -
Объяснить
пациенту ход своих действий.
Внимание!Перед забором материала в амбулаторных
и стационарных условиях выяснить, когда
ел и пил пациент, т.к. материал берётся
натощак или не ранее, чем через 2 часа
после еды, питья, полоскания горла.
-
Посадить
пациента лицом к источнику света. -
Сесть
напротив пациента. -
Извлечь
тампон из пробирки, придерживая его за
пробку (если тампон не изогнут, извлекая,
изогнуть о внутреннюю стенку пробирки).
Пробирка остается в штативе. -
Попросить
пациента широко открыть рот и слегка
запрокинуть голову. -
Левой
рукой (или свободной рукой) придавить
шпателем корень языка книзу и кпереди. -
Правой
рукой осторожно (не касаясь слизистой
ротовой полости и языка) ввести
стерильный тампон и провести тампоном
по правой миндалине, затем по небной
дужке, язычку, левой небной дужке, левой
миндалине. -
Поместить
полученный материал в стерильную
пробирку, не касаясь ее наружной
поверхности.
Запомните!При ясно локализованных очагах –
материал берется двумя тампонами в две
пробирки: из очага и всех участков.
Примечание:взятие мазков производится под визуальным
контролем при достаточном освещении.
11.Выбросить
шпатель в специальную емкость.
12.Снять
перчатки, вымыть руки.
13.В
амбулаторных и стационарных условиях:
-
Оформить
направление в бактериологическую
лабораторию; -
Написать
на пробирке номер, соответствующий
номеру, указанному в направлении; -
Доставить
материал в бактериологическую
лабораторию в контейнере в течение 1
часа.
Вопрос 67. Лечебный и двигательный режим при туберкулезе.
Побочные
действия
— кратковременные признаки общей
неспецифической реакции:
-
головная
боль -
повышение
температуры тела.
• острые
и хронические (в период обострения)
инфекционные заболевания, включая
реконвалесценцию (не менее двух месяцев
после исчезновения всех клинических
симптомов), за исключением случаев,
подозрительных на туберкулез;
• соматические
и другие заболевания в период обострения;
• распространенные
кожные заболевания;
• аллергические
состояния (ревматизм в острой и подострой
фазах, бронхиальная астма, идиосинкразии
с выраженными кожными проявлениями);
• эпилепсия.
Интервал
между любой профилактической прививкой,
биологической диагностической пробой
и туберкулиновой пробой должен составлять
не
менее 1 мес.
В детских коллективах, где имеется
карантин по детским инфекциям,
туберкулиновые пробы проводят только
после снятия карантина.
• абсолютного
покоя, или постельный;
• относительного
покоя, или щадящий;
•тренировочный.
• в
период острого течения или тяжелого
обострения туберкулеза (казеозная
пневмония, милиарный туберкулез,
распространенные инфильтративные и
диссеминированные процессы, острая
фаза экссудативного плеврита,
прогрессирующее течение фиброзно-кавернозного
туберкулеза легких);
• при
легочных кровотечениях;
• при
спонтанном пневмотораксе.
Больной
круглосуточно находится в постели,
активные движения исключаются; его
следует полностью обслуживать (кормление,
гигиенические процедуры и др.).
Продолжительность такого режима зависит
от динамики туберкулезного процесса,
его осложнений и общего состояния
больного.
Щадящий
режим
относительного покоя назначают больным
по мере снятия остроты течения заболевания
и его осложнений; ограничивается
4—5-часовым пребыванием в постели в
дневное время помимо ночного сна. С
целью тренировки активной физической
деятельности в благоприятную погоду
полезны кратковременные (до 1 ч 1—2 раза
в день) прогулки.
Больные посильно
обслуживают себя (умывание, посещение
столовой для приема пищи и др.). При
щадящем режиме во всех случаях
рекомендуется утренняя гигиеническая
гимнастика, а при наличии показаний —
лечебная физкультура по методике с
ослабленной нагрузкой. Длительность
щадящего режима в условиях стационарного
лечения должна составлять не более 1 —
1,5 мес.
Тренировочный
режим
назначают после полной ликвидации
острых явлений туберкулезного процесса,
устранения его осложнений и излечения
или значительного улучшения течения
сопутствующих заболеваний, а также в
тех случаях, когда больной поступил в
стационар с ограниченными и малыми
формами туберкулеза без выраженных
явлений туберкулезной интоксикации,
осложнений и тяжелых сопутствующих
заболеваний.
Дневное
пребывание в постели составляет для
больных молодого и среднего возраста
не более 2—2,5 ч вдень, пожилого и
старческого возраста — 4—5 ч. Больным
постепенно увеличивают продолжительность
прогулок до 2,5—3 ч в день. Расширяют
комплекс физических упражнений, который
наряду с утренней гигиенической
гимнастикой включает лечебную гимнастику
со средней нагрузкой, зимой — прогулки
на лыжах (1—2 ч ежедневно), летом —
спортивные игры в ограниченном объеме.
При
туберкулезе рекомендуют диету №11,
содержащую в среднем 100— 120 г белка (из
них белки животного происхождения —
не менее 50- 60%), 90—100 г жира, 500—550 г
углеводов. Качественный состав пищи
при остропрогрессирующем течении
болезни или обострении хронических
форм туберкулеза органов дыхания,
особенно распространенных, сокращается
главным образом за счет углеводов и
частично жиров и является следующим:
100-120 г белка, 70-90 г жиров, 300-350 г углеводов.
Энергетическая ценность при этом
составляет 2100—2500 ккал/сут.
Питание
больного туберкулезом органов дыхания,
как правило, четырехразовое: на завтрак
30% общей энергетической ценности, на
обед — 35—40%, на ужин — 20% и за 1,5—2 ч до
сна — 5—10%. Интервалы между отдельными
приемами пищи днем должны составлять
не более 4ч, между ужином и завтраком —
не более 11ч.
Соответственно
характеру двигательного режима
определяется и энергетическая ценность
питания. При режиме абсолютного и
относительного покоя достаточно
2500—2600 ккал/сут (10,4—11,9 МДж); при
тренировочном режиме — 2700—2900 ккал/сут
(11,3—12,2 МДж); при режиме адаптации и
трудовой деятельности — 3300—3600 ккал/сут
(13,8-15,1 МДж).
Подробнее
см. учебник стр. 166-175
• эпилепсия.
•тренировочный.
80. Анафилактический шок.
При
анафилактическом шоке, который может
быть вызван приемом любого
противотуберкулезного препарата, чаще
при парентеральном введении, неоходимы
срочные
мероприятия.
Немедленно прекращают введение
препарата, вызвавшего шок. Внутримышечно
вводят антигистаминный препарат
(димедрол, супрастин, пипольфен — 2—3
мл), спазмолитическое средство (но-шпа,
папаверин — 2 мл), гормональные препараты
— 100 мг гидрокортизона или 30 мг
преднизолона.
При
резком падении давления внутривенно
струйно вводят 30—90 мг преднизолона и
400—800 мл полиглюкина.
При
возбуждении больного и судорогах
внутримышечно назначают диазепам (2
мл); при мышечных, загрудинных кардиальных
болях —
промедол,
омнопон. При дыхательных расстройствах
и сосудистом коллапсе подкожно
назначают кордиамин (2—4 мл).
Одновременно
с перечисленными мерами необходимы
согревание больного грелками к
конечностям, горячее питье, оксигенотерапия.
Если
вышеуказанные мероприятия не приводят
к устранению шоковых реакций, показана
специализированная реанимационная
помощь.
81.Дезинтоксикационная терапия
В
период выраженных клинико-рентгенологических
проявлений
у
больных остропрогрессирующими и
распространенными формами
туберкулеза
превалирует синдром
интоксикации.Плазмафарез
—
процедура забора крови, очистка и
возвращение её или какой-то части обратно
в кровоток.
дезинтоксикационная
терапия — внутривенное
вливание
физиологического
раствора, реополиглюкина, кровозаменителей
или
одногруппной
крови и плазмы ежедневно или через день
в течение пер-
вых
2—3 нед от начала лечения.
Лучшие
результаты наблюдаются при
дезинтоксикационной тера-
пии,
адекватной в
сочетании с
внутривенным лазерным облучением
крови
(ВЛОК) и/или плазмаферезом.
При
проведении плазмафереза используют
гелий-неоновые, полу-
проводниковые
и ультрафиолетовые медицинские лазерные
аппараты.
При
проведении ВЛОК в одноразовую стерильную
иглу устанавли-
вают
стерильный световод и проводят
венопункцию. Световод досыла-
ют
вперед на глубину 10-15 см, иглу извлекают
и оставляют ее на свето-
воде,
фиксируя лейкопластырем. Фиксируют
также световод в сосуде,
накладывая
повязку на место венопункции. После
окончания проце-
дуры
световод извлекают из вены, а место
венопункции обрабатывают
антисептиком.
Этапы
проведения малообъемного плазмафереза
• Подготовка
больного к проведению процедуры —
оценка общего
состояния,
определение исходной гемодинамики,
выбор сосуди-
стого
доступа, проведение предварительной
инфузионной тера-
пии.
• Забор
300—800 мл крови в стерильные контейнеры
с гемоконсер-
вантом
«Глюгицир» или раствором гепарина
(5—10 тыс. ЕД гепари-
на
в 50 мл 0,9% физиологического раствора).
• Трансфузия
одногруппной донорской плазмы при
дефиците белка
или
инфузия плазмозамещающих растворов,
0,9% физиологическо-
го
раствора в объеме, соответствующем
объему забранной крови.
• Центрифугирование
крови в режиме 2000 об/мин в течение 15—
20
мин, проведение плазмоэкстрации.
• Реинфузия
эритроцитарной массы с 50—100 мл 0,9%
физиологиче-
ского
раствора.
• Оценка
состояния больного после завершения
процедуры.
Цикл
состоит из трех сеансов плазмафереза,
интервалы между ними
в
3—10 дней определяют индивидуально в
зависимости от уровня выра-
женности
эндогенной интоксикации и скорости ее
регрессии.
антисептиком.
пии.
https://www.youtube.com/watch?v=user1MGMUplaylists
ского
раствора.