Содержание
- 1 Факторы риска
- 2 Что представляет собой опухоль кишечника
- 3 Ведущие клиники в Израиле
- 4 Доброкачественные опухоли толстой кишки
- 5 Причины появления аденом в кишечнике
- 6 Стадии заболевания
- 7 Вопрос — ответ
- 8 Методы нетрадиционной медицины при тубулярной аденоме
- 9 Как развивается тубулярная аденома с дисплазией 1 (2, 3) степени толстой кишки и в чем ее опасность
- 10 Классификация полипоидных аденом
- 11 Причины возникновения
- 12 Особенности патологии
- 13 Какие бывают опухоли по месту расположения
- 14 Способы диагностики
Факторы риска
- Вероятность обнаружить у себя опухоль повышается, если в истории болезни родственников уже значился полипоз толстого кишечника;
- Несбалансированный рацион: пресыщение жирной пищей, нехватка в ежедневных блюдах овощной и фруктовой составляющих, бобовых, цельнозернового хлеба, гречки и кукурузы;
- Частые запоры, в особенности те, которые устранялись после применения слабительных, раздражающих слизистую поверхность кишечного слоя;
- Болезнь Крона — воспаление слизистой толстой кишки с появлением многочисленных язв, диарея гораздо более выражена, чем при язвенном колите, наличие перианальных поражений в форме полипов и свищей (воспалений в углублении слизистой анального канала, параректальной клетчатке или межсфинктерном пространстве);
- Гиподинамия — ослабленный двигательный тонус;
- Возрастной рубеж — за 50 лет;
- Ангиодисплазии — врожденные пороки развития сосудов;
- Курение;
- Неспецифический язвенный колит (НЯК) — хронический диффузный воспалительный процесс слизистого слоя прямой и ободочной кишки, служит толчком для образования разнообразных язв слизистой оболочки.
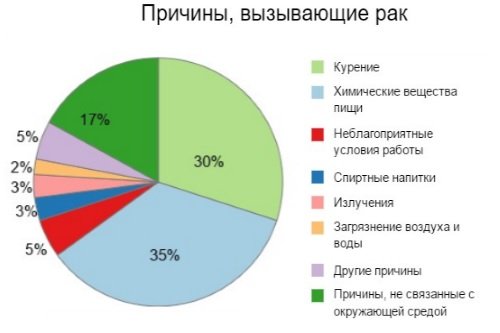
Питание. Некоторые ингредиенты в рационе провоцируют развитие кишечной неоплазии, то есть являются канцерогенами. На первое место выходят жареные, копченые, маринованные, острые, жирные и трудно перевариваемые продукты. Сюда же относятся ингредиенты, содержащие генномодифицированные организмы (ГМО) и подверженные процессу рафинирования (сахар, растительное масло, отбеленная мука, кондитерские изделия, пшеничный хлеб и т. д.).
На второй позиции продукты, загрязненные различными химическими добавками (консервантами, красителями, эмульгаторами, ароматизаторами и усилителями вкусов), «фаст-фуд» (чипсы, сухарики, пицца, картофель фри, попкорн, гамбургеры и другие) и газированные напитки («кока-кола», «пепси», лимонад, пиво, квас и другие).
На третьем месте нездоровый рацион питания. Он связан с обилием в еде продуктов животного происхождения и дефицитом растительных волокон (овощей, фруктов, зелени, цельнозерновых каш и т. д.). В результате переваривания белковой пищи (мясо) выделяется значительное количество вредных соединений. При каловом застое и кишечном дисбактериозе слизистая раздражается продуктами гниения, появляются изъязвления. Нормальные эпителиальные клетки начинают менять свою дифференцировку, становятся злокачественными.
Воспалительный процесс в нижних отделах пищеварительного тракта. Хронические энтериты и колиты (болезнь Крона, неспецифический язвенный колит), сопровождающиеся эрозивно-язвенными дефектами слизистой или поражением кишечной стенки возбудителями опасных инфекций (сальмонеллеза, дизентерии, амебиаза и других) провоцируют развитие злокачественных новообразований. Непереносимость глютена (врожденная целиакия) также является предвестником рака.
Наследственность. Наличие у родственников злокачественных заболеваний любых органов является генетически обусловленным. Таких пациентов определяют в группу риска по онкологии. По данным медицинской литературы, только у 3-5% пациентов рак кишечника генетически обусловлен. Чаще всего встречается семейный аденоматоз толстой кишки и синдром Линча. У остальных пациентов развитие рака связано с иными факторами.
Наличие доброкачественных опухолей. Доброкачественные опухоли в просвете толстой кишки могут мутировать и превращаться в раковые. Семейные полипозы нижних отделов пищеварительной системы при отсутствии своевременного лечения в 100% случаев переходят в злокачественные новообразования (аденокарциному, тератому, лимфосаркому и другие). Аденоматоз кишечника также является предвестником неоплазии.
Воздействие на организм токсичных химических соединений. Злоупотребление алкоголем, курение, наркомания и работа на вредном производстве становятся провокаторами сбоя в работе органов и систем. Это может привести к мутации клеток и злокачественному процессу.
Эндокринная патология. Отмечается связь рака кишечника с ожирением, сахарным диабетом.
Гиподинамия. Недостаточная двигательная активность – фактор риска развития запоров. Нарушение работы пищеварительного тракта ведет к застою каловых масс, провоцирует обострение хронической патологии и повышает риск развития раковой опухоли.
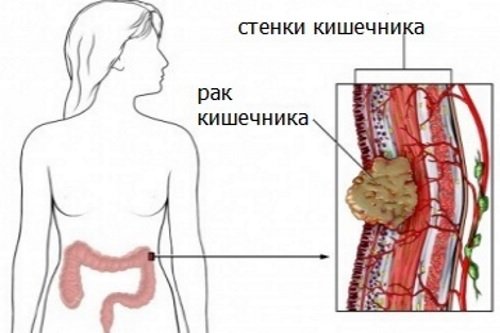
Что представляет собой опухоль кишечника
Новообразования, которые могут появиться в кишечнике, бывают доброкачественными и злокачественными. Понять что это такое можно, если представить себе его строение: он состоит из двух отделов – тонкой и толстой кишки, общая длина которых составляет 4 м. Опухолью является новообразование, возникающее вследствие нарушений дифференцирования клеток, развивающееся из клеток эпителия самих органов.
Распознать онкологию на ранних стадиях довольно непросто, потому что признаки очень похожи на те, которые отмечаются при иных заболеваниях этого органа. Не зависимо от того, злокачественной или доброкачественной является опухоль, она представляет серьезную угрозу жизнедеятельности человека, прежде всего по причине образующейся непроходимости кишечника.
Ведущие клиники в Израиле
Медицина выделяет четыре отрезка толстого кишечника, где, как правило, появляются новообразования, это такие его части, как:
- восходящая;
- нисходящая;
- поперечно-ободочная;
- сигмовидная, которая плавно переходит в ампулу прямой кишки.
Опухолевые новообразования как правило, имеют ряд особенностей:
- с точки зрения распространенности, они уступают только опухолям желудка и легких;
- самой распространенной опухолью считается аденокарцинома, она встречается у более чем 97% пациентов;
- доброкачественная форма полипов со временем перерастает в рак;
- у мужчин чаще отмечаются опухоли прямой кишки;
- как правило, патологии подвержены люди шестидесятилетнего возраста и старше;
- по причине разнообразных клинических проявлений данной болезни, ее диагностика вызывает большие трудности.
Злокачественная форма опухолевых новообразований подразделяется на:
- экзофитные, чаще поражающие правую часть ободочной и слепой кишки, при этом патологические ткани выступают в просвет пораженного органа;
- эндофитные, им больше подвержена левая сторона толстого кишечника, при этом опухоль прорастает сквозь стенку кишки;
- смешанные, сочетающие все вышеперечисленные признаки.
Опухоль кишечника – патологическое разрастание клеток кишечной стенки разного размера, структуры и качества. Опухоли кишечника произрастают из мышечного, железистого или эпителиального покрова. Новообразования поражают 12-перстную, подвздошную, тощую, слепую кишку с червеобразным отростком, ободочную, сигмовидную, прямую кишку.
По характеру опухоли кишечника разделяются на доброкачественные и злокачественные. Доброкачественные опухоли растут внутрь просвета кишечника, не распространяются на другие органы. Однако рано или поздно некоторые виды доброкачественных опухолей становятся злокачественными. Злокачественные новообразования ведут себя агрессивно – распространяют свои клетки на другие органы, превращая их в такие же раковые опухоли.
Доброкачественные опухоли толстой кишки
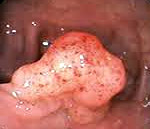
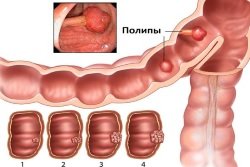
- Полип кишечника — это вредоносное образование, которое приподнято над слизистой в форме разветвленного или округлого отростка, расположенного на так называемой «ножке» по типу гриба, или же на широкой основе. Они иногда будто бы «свисают» в просвет кишки. Признаками полипов могут выступать желудочно-кишечное кровоизлияние или даже кишечная непроходимость;
- Железистые и железисто-ворсинчатые аденомы толстой кишки — развиваются из клеток кишечного эпителия, их выявляют у 60-80% больных с доброкачественными новообразованиями толстой кишки;
- Кистозно-гранулирующие (ювенильные) — наиболее крупные полипы, могут вырастать до 2 см. Один из центральных симптомов данных полипов толстой кишки — наличие крови в каловых массах;
- Неэпителиальные: лимфоидные полипы, кистозный пневматоз кишечника, карциноидные опухоли, липомы, метастатические поражения;
- Фиброзные полипы анального канала — вредоносные образования соединительной ткани, возникающие вследствие воспалительного процесса или сосудистой дисфункции;
- Гиперпластические — занимают локации в дистальных (наиболее удаленных от центра) отделах толстой кишки, могут возникать в результате нарушения целостности мышечного слоя (когда в мышечном слое наблюдается высокая концентрация лимфоцитов). Часто бывают продолжением патологического развития язвенного колита;
- Диффузный полипоз толстого кишечника — наследственное поражение толстого кишечника полипозом с повсеместным разрушением смежных отделов желудочно-кишечного тракта.
По участкам распространения различают диффузный полипоз следующих видов:
- Классический, нацеленный на «выведение из строя» прямой кишки;
- Связанный с сосудистыми дефектами;
- Синдром Гарднера, захватывающий по очагу поражения не только кишечник, но и мягкие ткани, окружающие его;
- Синдром Пейтца-Егерса — всецело уничтожает функциональные способности желудочно-кишечного тракта, «выдает себя» пигментными пятнами на щеках и вокруг рта;
- Ворсинчатые опухоли — образования округлой или овальной формы, поверхность которых покрыта своего рода «ворсом» из сосудов и соединительной ткани, иногда оформленных в «узелки»;
- Лейомиома — производная гладких мышц;
- Липома — производная жировой ткани, часто присутствует в подкожной клетчатке, но может возникать и во внутренних органах, которые снабжены жировой прослойкой.
Причины появления аденом в кишечнике
Среди разных причин, объясняющих появление опухолей, и от чего растет новообразование, на первое место медицина ставит малоактивный образ жизни пациентов, потребление малого количества растительной клетчатки при явном преобладании в ежедневном рационе жиров и белков животного происхождения.
К негативным факторам также относят генетическую предрасположенность. Согласно данной теории семейный анамнез позволяет считать группой риска всех членов семьи.
Выделяют следующие причины развития опухоли этого органа:
- дисплазия клеток самого кишечника;
- аутоиммунные болезни в кишечном тракте, к которым относят язвенный колит, сопровождающиеся диареей, содержащей гной и кровь, и болезнь Крона, для которой характерны запоры и снижение веса;
- имеющийся у пациента сахарный диабет;
- наличие фоновых заболеваний, к которым относятся полипы, часто перерождающиеся в злокачественные опухоли.
Следует помнить о том, как проявляется их наличие:
- при разлитой семейной форме пациенты жалуются на учащенные позывы к акту дефекации, а также боли, дискомфорт при этом процессе;
- ворсинчатая форма сопровождается выделением большого количества слизистого секрета, которое может достигать литра за сутки.
Симптомы развития опухоли этого органа требуют к себе повышенного внимания, если в анамнезе имеются сопутствующие недуги:
- Геморрой;
- дивертикул;
- частые запоры;
- трещины и свищи в анальном отверстии.
Учёные ещё не выяснили точный этиологический фактор, способствующий развитию аденом кишечника. Существует несколько теорий возникновения доброкачественных новообразований. Большинство врачей считают, что в возникновении данного заболевания ведущую роль играет сочетание нескольких факторов. Исходя из этого, выделяют несколько причин появления тубулярной аденомы:
- Генетическая предрасположенность. Наследственность при возникновении полипов кишечника имеет большое значение. В некоторых случаях тубулярные аденомы выявляются у нескольких членов семьи.
- Характер питания. Считается, что люди, в рационе которых большое количество животных жиров, имеют склонность к появлению как доброкачественных новообразований, так и рака ЖКТ. В свою очередь, риск развития этих патологий снижается при употреблении овощей, зелени, пищи, богатой клетчаткой.
- Вредные привычки.
- Воздействие на организм различных химических агентов, ионизирующей радиации.
- Стрессовые ситуации.
Чаще всего тубулярная аденома встречается у лиц пожилого возраста. В связи с тем, что у данной группы людей повышается риск развития рака кишечника, полипы подвергаются обязательному удалению.
Стадии заболевания
| Стадия | Характерные признаки |
| 0 (предраковое состояние) | Наличие доброкачественных образований в просвете толстой кишки (полипы, аденомы), очагов хронического воспаления с эрозивно-язвенными дефектами слизистой и анальными трещинами (болезнь Крона, неспецифический язвенный колит, геморрой). Эти патологические состояния нижних отделов пищеварительного тракта являются предвестниками злокачественных новообразований. Регионарные лимфатические узлы (близко расположенные к пораженному органу) не увеличены. |
| I (первая) | Диагностируется опухоль небольших размеров (до 2 см), захватывает слизистую кишечной стенки. Может быть увеличен 1 лимфатический узел в любом из регионарных коллекторов (слияние крупных лимфатических сосудов). Раковая опухоль развивается на месте, атипичные клетки не распространяются по организму. |
| II (вторая) | Обнаруживается злокачественное новообразование размером от 2 до 5 см. Опухоль прорастает слизистый и подслизистый слой кишечной стенки. Увеличены лимфатические узлы в регионарных коллекторах (2-3 в разных местах). Рак не распространяется за пределы органа, метастазов нет. |
| III (третья) | Диагностируется раковая опухоль значительных размеров (от 5 до 10 см). Новообразование захватывает мышечный слой кишечной стенки, но не выходит за пределы серозной (наружной оболочки). Злокачественный процесс может быть двусторонним. Опухоль частично или полностью перекрывает просвет кишки. Увеличивается большое количество регионарных лимфатических узлов во всех коллекторах. Начинают образовываться вторичные очаги злокачественного процесса. Опухоль выявляется в регионарных лимфатических узлах. Нет отдаленных метастазов. |
| IV (четвертая) | Заключительная и самая тяжелая стадия рака. Злокачественное новообразование достигает больших размеров (более 10 см), захватывает все слои (слизистый, подслизистый, мышечный) кишечной стенки. Прорастает наружную (серозную) оболочку и выходит за пределы органа. Регионарные лимфатические узлы значительно увеличиваются, сливаются в конгломераты, воспаляются и изъязвляются. Опухоль распадается, раковые клетки разносятся по всему организму (в ткани, органы и отдаленные лимфоузлы) с образованием метастазов. Чаще всего атипичные клетки попадают в печень, легкие, почки и кости. При наличии отдаленных метастазов IV стадия выставляется вне зависимости от величины опухоли и поражения лимфатических узлов. |
Рекомендуем почитать:
Какие онкомаркеры выявляют рак кишечника и как сдавать анализ?
Формирование аденомы начинается с безобидного полипоидного образования. Его рост до значительных размеров может занимать 3–4 года, после чего может произойти преобразование клеток в раковые. Всего выделяют 3 стадии развития аденомы:
- Первая. Из-за дольчатой поверхности полипозное образование внешне и по размерам схоже с ягодой малины. Нарушений работы кишечника нет, поскольку диаметр опухоли небольшой.
- Вторая. Опухоль разрастается до диаметра в 10 мм и более. На этой стадии у пациента появляются неприятные симптомы в виде проблем с пищеварительным трактом.
- Третья. Диаметр опухоли превышает 30 мм, опухоль начинает перерождаться в раковую. Могут быть поражены другие органы: головной мозг, легкие, печень. В тяжелых случаях развивается перитонит.
Различают несколько стадий заболевания раком кишечника, что позволяет по внешним признакам определить хотя бы приблизительно объем и характер опухоли, наметить план терапии пациента. Опухоли могут быть классифицированы по темпу и скорости прорастания опухоли, образованию метастаз.
Процесс развития заболевания делят на пять стадий. При этом до второй из них, а иногда и до третьей, на практике может наблюдаться полное отсутствие или очень слабо выраженные проявления.
0 стадия – для нее характерно небольшое скопление атипичных клеток, которых отличает способность быстро делиться, перерождаться в раковые; патологические явления ограничены пределами слизистой оболочки;
1 стадия – является начальным периодом рака кишечника, на котором опухоль перерастает в злокачественную, увеличивается в размерах, продолжая оставаться в пределах стенок кишки. Метастаз, как и болевых ощущений, в этот период не отмечается. Иногда пациенты замечают признаки легких пищевых расстройств. Выявить патологии на данной стадии можно с использованием метода колоноскопии;
2 стадия – отличается ростом опухоли до 2-5 см, ее прорастанием на всю глубину стенок кишечника. Метастазы также пока отсутствуют;
3 стадия – в этот период начинается повышенная активность патологических клеток. Злокачественное новообразование органа стремительно растет и распространяется за его пределы, поражает при этом расположенные рядом лимфатические узлы, а также ткани соседних внутренних органов. Формируются регионарные очаги поражения;
4 стадия – характеризуется максимальным развитием новообразования и его метастазированием в отдаленные органы. Начинается отравление всего организма токсинами, которые выделяются в процессе жизнедеятельности опухоли, что приводит к сбою в работе всех внутренних систем пациента.
Для обнаружения предопухолевых заболеваний и даже для диагностики рака толстой кишки применяют ряд методов:
- Ректороманоскопия — осмотр прямой кишки и конечных отделов ободочной. С помощью этого метода можно обнаружить полипы и опухоли в прямой кишке и дистальном участке сигмовидной кишки;
- Ирригоскопия (ссылка на страницу рентгена);
- Видеоколоноскопия;
- Рентгенография;
- Ультразвуковое обследование органов брюшной полости;
- КТ (компьютерная томография);
- Общий анализ крови на определение уровня эритроцитов и лейкоцитов;
- Эндоскопия.
Вопрос — ответ
Насколько поглощаемая нами еда влияет на формирование опухолей?
Да, риск развития опухолей возрастает при наличии в ежедневном рационе пищи, бедной на клетчатку, но снабженной животными белками и жирами. При таком раскладе у человека могут возникать частые запоры, вероятен дисбаланс кишечной флоры. В кишечнике увеличивается содержание желчных кислот и канцерогенных фенолов. А это вредит слизистой. Вред приносят и копчености, консерванты. В них также преобладают канцерогены.Факт. Человек способен принимать пищу даже будучи размещен вниз головой, так как вовремя «включаются» специальные мышцы перистальтики. Этим и объясняется то, что космонавты едят в невесомом состоянии.
Может ли недостаточность анального сфинктера являться прогнозом для появления опухоли толстой кишки?
В основном, нет. Недержание толстой кишки связано преимущественно с перенесенной акушерской травмой, мышечной дисфункцией как следствием нервных расстройств. Это также реакция на различные заболевания воспалительного характера, на выпадение геморроидальных узлов или самой прямой кишки.
Возможно ли провести сфинктеросохраняющую операцию при семейном аденоматозе (наследственное заболевание, которое сопровождается образованием множества полипов на слизистом покрове) толстой кишки?
Если полипы не перешли в стадию рака, то вероятность сохраняется примерно на 85%. Если же полипы стали злокачественными, то подобного рода щадящие операции допустимы лишь в 30% случаев от общего числа заболевших. Но удаление полипов в пораженных отделах кишечника — обязательно, поскольку из них так или иначе появляется раковое образование.
Надо ли облучать рак прямой кишки перед операцией?
Опухоли сравнительно небольших размеров поддаются оперативной ликвидации сразу, а крупные — требуют предварительного воздействия: либо с помощью лучевой терапии, либо с помощью комбинации радиационного воздействия и химиотерапии. Такая обработка пораженного участка уменьшает риск рецидива недуга. В случае обнаружения метастаз в лимфатических узлах может понадобиться повторная химиотерапия.
Методы нетрадиционной медицины при тубулярной аденоме
Перед применением народных средств нужно обязательно проконсультироваться с врачом. При наличии противопоказаний или неправильном подходе состояние может только ухудшиться. Если врач разрешит, можно использовать один из следующих народных рецептов:
- Смешать 200 г зелени петрушки и 100 г расторопши. Залить 3 л кипятка, оставить на 1 неделю в темном месте. Процедить и перелить в бутылки. Пить по 50 г 3 р./сут. Повторять процедуру, пока длится официальное лечение.
- Взять несколько грибов веселки, залить водкой в пропорции 0,4 л на 1 шт. Спирт использовать нельзя, поскольку он убьет полезные микроорганизмы. Настаивать средство 30 дней. Каждое утро пить по 1 ст. л. настоя. Продолжать лечение на протяжении всего курса официальной терапии.
Если доброкачественное новообразование перешло в рак, необходимо радикальное удаление пораженной части кишечника в сочетании с лучевой и химиотерапией. При необходимости пациенту создают искусственное анальное отверстие – колостому. Народные методы могут применяться только в качестве дополнения к официальной терапии для повышения иммунитета и исключительно с разрешения врача.
Терапия опухолевых образований кишечника заключается в оперативном вмешательстве. Операция предполагает полное удаление опухоли кишечника, а также близлежащих лимфоузлов и иных органов, представляющих опасность для пациента.
Вспомогательными методами терапии патологий органа являются лучевая и химиотерапия. Также используется техника введения препарата в опухоль кишечника непосредственно. Наряду с цитостатиками назначаются иммуномодуляторы, поддерживающие общее состояние организма.
Данная схема лечения считается эффективной, т.к. даже проведение операции при четвертой стадии существенно увеличивает продолжительность жизни пациента, несмотря на то, что заметно ухудшает ее качество.
Как развивается тубулярная аденома с дисплазией 1 (2, 3) степени толстой кишки и в чем ее опасность
Тубулярная аденома толстой кишки представляет собой доброкачественную опухоль. Опасность заключается в том, что она является предраковым состоянием и может переродиться в злокачественную опухоль. Однако если своевременно обратиться за врачебной помощью и вовремя провести диагностику, то высока вероятность полного выздоровления.
Степень тяжести аденомы толстой кишки определяется в зависимости от вида дисплазии, то есть возможности ее перерождения в онкологическое заболевание. Тубулярная аденома толстой кишки с дисплазией 1 степени характеризуется простым, неатипичным клеточным делением. При этом не происходит изменений в их структуре или между слоями. Симптомы заболевания отсутствуют. Размер полипов не превышает 10 мм.
Существует малая степень вероятности перерастания опухоли в злокачественную. Клеточный покров ткани при этом утолщается, наблюдается расщепленность базального слоя. Это единственный вид аденомы, при котором возможен медикаментозный способ лечения. Его сопровождают регулярными диагностическими мероприятиями, чтобы отследить эффективность лечения.
Тубулярная аденома толстой кишки с дисплазией 2 степени выражена умеренным изменением клеточных структур атипичного характера. Скорость клеточного деления при этом повышена, границы между слоями отсутствуют. Эта степень характерна для тубулярно-ворсинчатой аденомы. Полипы достигают 20-30 мм в диаметре. Располагаются на широкой ножке.
Аденома с дисплазией 3 степени отличается высокой вероятностью перехода в злокачественную опухоль и трудно поддается лечению.
Дисплазия – процесс, предшествующий появлению раковых клеток. В большей степени ему подвержена ворсинчатая аденома прямой кишки. Тубулярная обычно меняет ткани после того, как происходит изменение ее типа. Полип постепенно трансформируется в тубулярно-ворсинчатую аденому толстой кишки. Это связано с увеличением его размеров.
Необязательно одновременно с дисплазией развивается раковый процесс. Тубулярная аденома с дисплазией эпителия 1 – 2 степени хорошо поддается лечению. Это тот уровень, при котором выявляют незначительное увеличение базального слоя кишки или частичное размытие его границ. Наиболее тяжелая стадия – третья – предусматривает ярко выраженные изменения, при которых наступает рак.
Опухоли с умеренной дисплазией обычно не представляют серьезной угрозы. Их успешно лечат или наблюдают за происходящими изменениями. Тяжелая степень требует обязательного вмешательства, поскольку практически наверняка спровоцирует разрастание злокачественных клеток.
Патологии кишечника встречаются у многих людей. Особо опасным заболеванием этого органа считается злокачественное перерождение эпителия. Рак толстой и прямой кишки занимает одно из ведущих мест в онкологической структуре патологий. Данное заболевание часто приводит к смерти пациентов. Поэтому важно вовремя обнаружить те состояния, которые предшествует злокачественному росту клеток.
Одной из таких патологий является тубулярная аденома (полип). Несмотря на то что она состоит из нормальных эпителиальных клеток, может произойти её перерождение в опухоль. Поэтому при обнаружении аденомы кишечника всегда требуется консультация врача-онколога. В большинстве случаев следует удалить образование хирургическим методом.
Выделяют 3 степени дисплазии при тубулярных аденомах кишечника. От того, насколько изменены клетки полипа, зависит тактика врача. Тубулярная аденома с дисплазией 1-2 степени имеет благоприятный прогноз для лечения. Большая вероятность перерождения в рак наблюдается при выраженных изменениях клеточного состава полипа.
Умеренная дисплазия характеризуется утолщением базального слоя кишечного эпителия. Клеточное ядро гипохромное, количество митозов повышено. Дисплазия средней степени отличается тем, что базальный слой эпителия размыт, наблюдается выраженная пролиферация в ростковой зоне клеток. Кроме того, сами элементы различаются между собой по размеру и форме.
Классификация полипоидных аденом
Аденоматозный полип формируется на поверхности слизистой оболочки толстой кишки. При этом развивается полипоз, и существует риск возникновения ракового заболевания.
Аденома классифицируется в зависимости от ее размера. Если она состоит из 1 или 2 полипов, то тубулярная аденома считается одиночной. Большее количество полипов свидетельствует о множественной аденоме. Диффузные опухоли развиваются из-за генетической предрасположенности и характеризуются большим количеством полипов.
Диффузная аденома начинается в период полового созревания, а симптомы становятся очевидными к 30 годам. Если вовремя не оказать медицинскую помощь, то количество полипов может достигать 1000. Они разрастаются на слизистых кишечника и могут перерасти в злокачественную опухоль.
По характеру разрастания выделяют следующие виды аденомы:
- тубулярная;
- ворсинчатая;
- тубуло-ворсинчатая;
- зубчатая.
Тубулярная опухоль наиболее распространена. Она имеет красный цвет, у нее гладкая поверхность, границы четко обозначены, структура однородная и плотная. Ее размер чаще всего составляет 10 мм, но встречаются и аденомы, размер которых превышает 30 мм. При этой форме опухоли высока вероятность излечения. Не сопровождаются атипичным делением клеток тубулярные аденомы.
Ворсинчатая, она же виллезная аденома, имеет высокий риск перерождения в злокачественную опухоль — более 50%. Этому виды характерны множественные мягкие опухоли, размер которых может достигать 10 см в диаметре. Поверхность ворсинчатых полипов имеет рыхлую бархатистую структуру.
Тубуло-ворсинчатая аденома представляет собой смешанный тип, которому характерны признаки 2 типов. Разрастание полипа происходит до 30 мм и больше.
Папиллярная зубчатая аденома проявляется таким делением клеток на поверхности полипов, в результате которого появляется зазубренность.
В зависимости от количества, новообразования могут быть одиночными или множественными. По основной классификации аденому делят на виды с учетом размеров, внешнего вида и риска перерождения в злокачественную опухоль. В процессе диагностики важно установить тип полипа, поскольку это влияет на тактику лечения: будет ли оно медикаментозным или хирургическим. Кроме того, определив вид опухоли, часто удается избежать ее перерождения в рак.
Этот тип полипа состоит из клеток в виде ветвящихся или продолговатых трубочек, окруженных соединительной тканью. Он чаще представлен маленькими новообразованиями, которые состоят из небольших округлых желез. Хоть опухоль и доброкачественная, в большинстве случаев она трансформируется в ворсинчатый полип, который имеет высокий риск развития рака.
Такую опухоль еще называют папиллярной. Сочетает в себе характеристики 2 типов аденомы: тубулярной и ворсинчатой. При гистологическом исследовании обнаруживаются трубчатые клетки и участки фиброза. Диаметр новообразования может превышать 30 мм.
Это самый опасный вид опухоли такого типа, поскольку в 40% случаев она становится злокачественной, из-за чего считается предраковым состоянием. Диаметр аденомы достигает 100 мм, ее структура мягкая, а поверхность бархатистая. Сама опухоль формируется из ворсинок, выстилающих слизистую толстой кишки.
В этой области кишечника развивается тубулярная, тубулярно-ворсинчатая или ворсинчатая аденома. Она может иметь разную степень дисплазии. Это обратимый патологический процесс, который может привести к малигнизации (озлокачествелению).
При тубулярном полипе такого процесса нет, но для ворсинчатого клеточные перестройки характерны. С учетом их была выделена следующая классификация:
- Тубулярная аденома с дисплазией эпителия 1 степени, которая отражает относительно нормальное деление клеток. Изменения тканей не являются ярко выраженными.
- Аденома с умеренной дисплазией. Атипичных клеток становится все больше, они отличаются гиперхромностью. Патологический процесс обратим, границы между слоями тканей еще не так различимы.
- С гиперплазией 3 степени. Это предраковое состояние с минимальной вероятностью обратного развития патологического процесса. На терминальной стадии пациенту необходимо постоянное наблюдение онколога.
Причины возникновения
Существуют следующие симптомы аденомы:
- болезненная дефекация вследствие травмирования новообразования;
- боли в нижней части живота;
- нарушения функционирования желудочно-кишечного тракта, симптомы дисбактериоза;
- небольшие кровяные выделения розового цвета, которые возникают из-за травмирования слизистой оболочки;
- обильное выделение слизи из анального прохода;
- слабость, быстрая утомляемость;
- снижение иммунитета;
- анемия и обезвоживание;
- резкая потеря веса.
Тубулярные и тубулярно-ворсинчатые образования не проявляют признаков изъявления на рентгене, в отличие от злокачественных.
Основной причиной возникновения заболевания является неправильный режим питания. Употребление большого количества животных жиров на фоне малого количества овощей и фруктов в рационе ведет к нарушению обмена веществ, что, в свою очередь, провоцирует разрастание полипа.
Существует генетическая предрасположенность к болезни.
В этом случае появление опухоли возможно, в том числе и у детей дошкольного возраста. Чаще всего наследственный фактор является причиной зубчатой аденомы.
На возникновение болезни влияет наличие вредных привычек и неблагоприятных условий труда. Также к патологии может привести наличие избыточного веса и сидячий образ жизни.
Главной причиной развития патологии считают неправильное питание. Если в вашем рационе преобладают белки и жиры животного типа, это приводит к нарушениям метаболизма. В первую очередь речь идет о красном мясе. При недостаточном потреблении клетчатки также нарушается пищеварительный процесс. Если вы едите мало овощей и фруктов, это негативно влияет на проходимость кишечника. Чем хуже он работает, тем выше риск истончения эпителиальной ткани. А это провоцирует патологические изменения на слизистых оболочках.
Но неправильное питание не единственная причина. Спровоцировать разрастание аденомы могут следующие факторы:
- наследственная предрасположенность (если у кого-то из членов вашей семьи были полипы, вероятно, вы тоже не сможете избежать их появления);
- вредные условия (труда или проживания). Если по работе вам приходится иметь дело с вредными химическими соединениями, вероятность развития уплотнения будет высокой. К факторам риска относят жизнь в экологически неблагополучном регионе;
- вредные привычки (алкоголь и курение);
- заболевания системы пищеварения (прежде всего хронические);
- нарушение метаболических процессов и лишний вес;
- отсутствие физической активности, работа, которая предусматривает постоянное нахождение в сидячем положении.
Предугадать развитие тубулярной аденомы невозможно. Тем не менее к профилактическим мерам можно отнести правильное питание (преобладание в рационе клетчатки, малое количество жира). Также следует исключить курение и приём алкоголя при отягощённом наследственном анамнезе. После 60 лет рекомендуется проводить диагностическую колоноскопию.
Особенности патологии
Тубулярная аденома выглядит как сосочковое утолщение с красным тоном. Границы обычно выражены четко, а основание – широкое либо тонкое c ножкой. Состоит из железистых клеток слизистой и частично из соединительной ткани. Полип обычно достигает одного, реже – двух сантиметров, затем перестает расти. Но в дальнейшем происходит интраэпителиальная неоплазия низкой степени, провоцирующая переход клеток из доброкачественных в злокачественные.
Этот тип кистозных структур образуется в разных отделах, например, в ободочной кишке. Но чаще формируется в толстом кишечнике, поскольку здесь больше железистой ткани для ее развития. Поверхность нароста гладкая и плотная.
Какие бывают опухоли по месту расположения
Опасность тубулярной аденомы толстой кишки в том, что у нее редко бывают специфические признаки. Новообразование обычно не увеличивается в размерах настолько, чтобы спровоцировать неприятные ощущения. Пациент может ни о чем не догадываться, в то время как начнется злокачественная трансформация.
Следите за следующими симптомами, даже если они кажутся слабо выраженными:
- постоянные сбои в деятельности пищеварительной системы (частый запор, диарея либо эти состояния чередуются);
- болевой синдром в области брюшной полости, усиливающийся при попытке дефекации;
- метеоризм, частое вздутие;
- в области заднего прохода появляется чувство жжения, зуда;
- при увеличении размеров уплотнения в кале обнаруживается слизь или кровь;
- крупные опухоли провоцируют ощущение инородного предмета в брюшной полости. Но в случае с тубулярной структурой этот симптом появляется редко.
Опухоль тонкого кишечника обнаруживается при 4-5% случаев кишечных новообразований. Опухоли тонкой кишки встречаются у взрослых старше 40-50 лет, редко диагностируются у детей. Внутри 12-перстной и начальных отделах подвздошной находят доброкачественные опухоли тонкой кишки. Из доброкачественных опухолей тонкой кишки преобладают полипозные образования.
Опухолевые образования толстого кишечника встречаются в подавляющем числе случаев. Среди отделов толстого кишечника, где диагностируют новообразования, преобладает прямая кишка. Преимущественная локализация злокачественных опухолей в толстом кишечнике объясняется длительным контактом кишечной стенки с каловыми массами и обилием условно-патогенной микрофлоры толстого отдела.
Доброкачественные опухоли толстого кишечника представлены полипами. Полипы – изначально доброкачественные новообразования, которые развиваются из эпителиальной ткани кишечной стенки. Распространённый тип полипов – аденоматозный, имеет высокую вероятность онкогенного перерождения.
Способы диагностики
Врачам сложно диагностировать уплотнение на ранней стадии. Иногда оно присутствует в кишечнике человека на протяжении нескольких лет, и никак не проявляет себя. Обычно симптомы характерны для тубулярной аденомы толстой кишки с дисплазией.
Во время первичного осмотра врач путем пальпации определяет присутствие инородного тела. Для уточнения диагноза назначат несколько видов обследований:
- колоноскопия (использования эндоскопа для осмотра прямой кишки). В ходе исследования можно также удалить опухоль либо произвести забор материала для дальнейшей отправки на гистологическое исследование;
- ирригоскопия – рентген, который делают с применением контрастного химического реагента. Процедура позволяет установить любые отклонения от нормы на слизистых оболочках;
- биопсия необходима для того, чтобы исключить злокачественный характер тканей;
- общие и биохимические анализы крови и мочи.
Лечение тубулярной аденомы прямой кишки бывает только оперативным. Препараты не могут справиться с новообразованием или предотвратить увеличение степени дисплазии. Чтобы избежать рака, необходимо удалить опухоль.
Для проведения вмешательства выбирают один из нескольких методов воздействия. Если полип меньше 1 см в диаметре, его могут удалить при помощи холода, лазера. Но в большинстве случаев применяют электрокоагуляцию. Для операции используют эндоскоп, который вводят через задний проход до той части кишечника, где локализуется уплотнение. С помощью электрического тока врач прижигает ножку и удаляет его. Этот метод задействуют при тубулярных полипах в толстом отделе кишечника.
Чтобы избежать злокачественной трансформации, могут назначить резекцию внутреннего органа. В процессе производят иссечение тканей, если полип одиночный. При множественных структурах провести операцию невозможно. После хирургического вмешательства могут удалить часть кишки. Процесс выздоровления будет длительным и болезненным для пациента. К тому же, не исключается повторное разрастание аденомы. Поэтому потребуется постоянно проходить плановые осмотры.
При подтвержденном злокачественном процессе могут удалить внушительную часть того отдела кишечника, где обнаружен рак. Это нужно для предотвращения метастазов. В дальнейшем пациенту устанавливают искусственный внутренний орган для выведения остатков переваренной пищи.